Лапароскопски стомашен байпас за болестно затлъстяване. Предварително съобщение
JL Leyba 1, J Isaac 2, C Bravo 1 и L Rodriguez 1 .
1 Специалист по обща хирургия. Хирургическа служба III. Болница Варгас в Каракас.
2 Специалист по обща хирургия. Помощник учител. Катедра по клиника и хирургична терапия "А". Училище "Хосе Мария Варгас". Медицински факултет. Централен университет на Венецуела.
РЕЗЮМЕ: Съобщава се първоначалният ни опит с лапароскопски стомашен байпас за морбидно затлъстяване при 5 пациенти.
Всички случаи са били жени със средна възраст 36 години и среден ИТМ 43 Kg/m 2 .
Процедурата е завършена лапароскопски при четирима пациенти със средно хирургично време от 6 часа и без интраоперативна заболеваемост.
Следоперативната еволюция беше благоприятна, с леко усложнение (портална инфекция), представено в един случай, успешно лекувано амбулаторно.
Лапароскопският стомашен байпас предлага на пациенти със затлъстяване нова възможност за постигане на отлични резултати чрез намаляване на заболеваемостта и времето за възстановяване от отворената процедура. Това обаче е взискателна операция, към която трябва да се обърнат хирурзи, които имат обучение както по бариатрична хирургия, така и по усъвършенствани лапароскопски техники.
Ключови думи: болестно затлъстяване, стомашен байпас, лапароскопия.
РЕЗЮМЕ: Съобщава се първоначалният ни опит с лапароскопския стомашен байпас за морбидно затлъстяване при 5 пациенти.
Всички случаи са били жени със средна възраст 36 години и среден ИТМ 43 Kg/m 2 .
Процедурата е завършена чрез лапароскопия при четирима пациенти със средно оперативно време 6 часа и без интраоперативна заболеваемост.
Следоперативният курс беше добър, с едно леко усложнение (абсцес на раната), лекуван успешно като амбулаторен пациент.
Лапароскопският стомашен байпас предлага нова опция с отлични резултати за пациентите с морбидно затлъстяване, намаляващи заболеваемостта и времето за възстановяване на отворената процедура. Това обаче е взискателна операция, която трябва да се прави от хирурзи с обучение по бариатрична хирургия, както и по усъвършенствани лапароскопски техники.
Ключови думи: болестно затлъстяване, стомашен байпас, лапароскопия.
Дата на приемане: 17.10.2003 г. Дата на одобрение: 12.12.2004 г.
ВЪВЕДЕНИЕ
От всички хирургични процедури, прилагани при лечението на клинично тежко затлъстяване, стомашният байпас Roux "Y" е установен като метод, който предлага най-доброто съотношение цена/полза, позволявайки значително намаляване на наднорменото тегло, удължено с течение на времето (1,2, 3,4) .
Въпреки това периодоперативните усложнения на процедурата, макар и приемливи, са по-малко от идеални, когато се извършват чрез лапаротомия.
Лапароскопският подход за стомашен байпас, първоначално описан от Wittgrove (6), досега възпроизвежда резултатите от откритата процедура, значително намалявайки усложненията (5,6,7) .
В настоящата работа ние описваме техниката, която използвахме за лапароскопски стомашен байпас и обсъждаме нейните показания, усложнения и резултати.
ПАЦИЕНТИ, МАТЕРИАЛИ И МЕТОДИ
От ноември 2002 г. до август 2003 г. се обърнахме към петима пациенти лапароскопски с индикация за стомашен байпас поради болестно затлъстяване.
Всички пациенти са жени със средна възраст от 36 години (29 до 47) и с индекс на телесна маса (ИТМ), който варира от 38 до 50 Kg/m 2 .
Двама от пациентите са представени като коморбидност на остеоартикуларна дегенерация на дорзолумбалния гръбначен стълб.
Хирургична техника
Пациентите са разположени в легнало положение, хирургът и видеооператорът са вдясно, докато вторият и третият асистент са вляво.
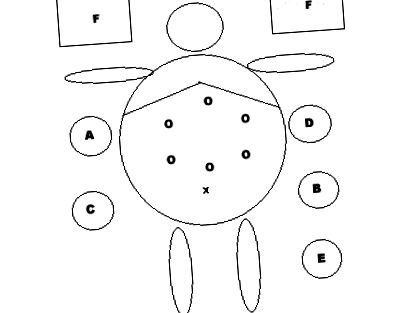
Използвайки техниката на Hasson (8), първият троакар се вкарва на нивото на супраумбиликалната средна линия в кръстовището на долната му трета и средната му трета, за да се създаде CO2 пневмоперитонеум и да се постави 30 ° лапароскоп. След това и под пряко виждане поставихме 5 10-мм троакара, разположени в: дясната средно-ключична линия, едната подребрена и другата на същото ниво като тази на Хасон, и двете да бъдат манипулирани от хирурга; лява средно-ключична линия, 2 в огледален образ на предишните, за да се оперира от втория асистент; и субксифоиден за отделяне на левия лоб на черния дроб (трети помощник), (Фигура 1).
Средства за фиксиране на матката. Параметрия
(A = хирург, B = 1-ви асистент, C = оператор, D = 2-ри асистент, E = почистваща сестра, F = монитор, O = троакари, X = пъпна белег).
Анестезиологът въвежда орогастрална сонда с надуваем балон и дисекцията започва под ъгъла на His, спуска се надолу и разделя стомашната мембрана, което позволява на стомашния фундус да се освободи от левия стълб на диафрагмата, за да подготви мястото, където ще се извърши финален участък стомашен резервоар.
След това се измерват 6 cm от ъгъла на His до по-малката кривина на стомаха и в този момент той се дисектира с помощта на ултразвуков скалпел (Фигура 2), за да се позволи преминаването на линеен режещ телбод, поставен в хоризонтална посока. В тази стъпка мобилизирането на орогастралната сонда за закрепване на надутия балон с 20 cc въздух в езофагогастриалния възел позволява да се изчисли подходящият размер на резервоара.
Дисекция на по-малката стомашна кривина
Впоследствие се правят нови разрези със степлера, този път ориентирани вертикално към ъгъла на Него, докато стомашната секция завърши (Фигура 3) През това време положението на орогастралната сонда се поддържа, за да се предотврати извършването на секцията върху кардията и ние издуваме балона, така че размерът на резервоара да не е твърде голям.
Стомашен разрез с режещ линеен телбод
След като резервоарът е създаден, вътре в него се поставя наковалнята на кръгъл телбод No 21.
Това е прикрепено към близкия край (този, който обикновено е свързан към засмукването) на катетър Salem No. 16, към който е прорязан входният канал за въздух, и е фиксиран с два копринени шева 1, оставящи дълги краищата на един от тях (Фигура 4). Последният, за да може да възстанови инкуса, ако се задържа в хранопровода.
Режеща кръгла наковалня за телбод, прикрепена към сондата на Salem
Сондата се придвижва от устието до резервоара и след като върхът й се вдъхне в него, се прави малка гастротомия на предната страна на резервоара и Salem се отстранява. Чрез леко изтегляне на сондата, която е екстериоризирана през един от троакарите от лявата страна, наковалнята на телбода се придвижва, докато частта, която е свързана към ствола на същата, се наблюдава извън резервоара. Тази стъпка изисква анестезиологът да дефлира маншета на ендотрахеалната тръба.
След като това бъде направено, копринените конци се разделят и се отстраняват заедно с катетъра Salem.
След това поставяме изтичане от латекс в по-малката торбичка, което ще води трансмезоколичното изкачване на еферентния контур на Roux "Y".
При 3 пациенти дренажът беше поставен зад стомашния остатък, но в два случая по-малката торбичка не беше достъпна по този път, така че след това разделихме част от гастроколичния омент, за да въведем дренажа през този нов достъп.
След това отиваме в инфрамезоколичното отделение, където напречното дебело черво е повдигнато, за да изложи фиксирания контур. Измервайки 45 cm от него, чревната секция се прави с помощта на режещ линеен телбод и мезентериалната секция се завършва с помощта на ултразвуков скалпел.
След това измерваме разстоянието на еферентната верига, което ще зависи от ИТМ на пациента, и извършваме ентеро-ентеро латерално-латерална анастомоза с режещ линеен телбод. Ентеротомиите, извършени за въвеждането на телбода, се затварят чрез интракорпорален лапароскопски шев в непрекъснати точки в две равнини.
Създава се прозорец в напречния мезоколон, точно над и вляво от неподвижния контур, докато се стигне до по-малката торбичка, където е разположен дренажът от латекс. Краят на споменатия дренаж се взима и зашива към еферентната верига и след това, издърпвайки противоположния край на дренажа, йеюналната верига се прекарва през мезоколона до стомашния резервоар.
При 3 пациенти пътят на изкачване на еферентната верига е трансмезоколичен и ретрогастрален, докато при двама е трансмезоколичен и антегастрален.
Ние фиксираме тази йеюнална верига чрез зашиване на напречния мезоколон, за да избегнем следоперативната му миграция, която може да причини чревна обструкция.
За да извършим гастро-йеюнумната анастомоза, отстранихме левия субкостален троакар и разширихме разреза, за да позволим преминаването на кръговия телбод. Повдигнатият йеюнален контур се разрязва частично точно на линията на телбода и телбодът се въвежда в чревния лумен до най-близката точка на контура с резервоара. Отрязаният край на дръжката се хваща здраво и стъблото на машината се екстериоризира, за да го свърже към края на наковалнята, като по този начин завършва анастомозата (Фигура 5).
Диаграма на анастомозата на стомашния резервоар с йеюнума с помощта на режещ кръгов телбод
Цикличният отвор се затваря с помощта на остър линеен телбод, за да завърши ревизията на хемостазата и поставянето на затворен активен дренаж близо до гастроеюналната анастомоза.
Пневмоперитонеумът се евакуира и фасцията на всички портали се зашива.
Амбулацията започва в непосредствения следоперативен период и след първите 24 часа се извършва радиологично изследване с водоразтворим контраст на стомашния резервоар и неговата анастомоза с йеюнума (Фигура 6).
След като се прегледа обезщетението за анастомозата, започва оралният път с течности.
Контрастна рентгенография на стомашния резервоар и неговата анастомоза с йеюнума
От 5-те пациенти завършихме напълно лапароскопската процедура за четири, със средно хирургично време от 6 часа (5 до 8 часа).
Лапароскопска холецистектомия е извършена при един пациент като допълнителна процедура за камъни в жлъчката.
Всички пациенти се възстановиха задоволително и бяха изписани между третия и петия следоперативен ден.
Рентгенологичното изследване на резервоара в непосредствения следоперативен период показа адекватен размер на резервоара без екстравазация на контрастния материал във всички случаи.
Пациент разви абсцес на стената в левия субкостален портал, който беше лекуван с дренаж и перорални антибиотици амбулаторно и с добри резултати.
В маса 1 предоперативният ИТМ на всеки пациент и процентът на наднорменото тегло, елиминиран до последния следоперативен контрол.
ИТМ (Kg/m 2)
Време qx
Елиминирано наднорменото тегло
Проследяване
От първоначалното му описание от Mason (9) стомашният байпас се е превърнал в хирургична процедура, с която трябва да се сравнява всяка терапевтична алтернатива за болестно затлъстяване.
Прилагането на минимално инвазивната техника предлага на пациентите нова възможност за постигане на отлични резултати, намалявайки заболеваемостта и времето за възстановяване, което тази операция представя, когато се извършва чрез лапаротомия.
Резултатите от голямата публикувана поредица (5,6,7,10) показват, че загубата на наднормено тегло и намаляването на съпътстващите заболявания, постигнати с лапароскопския подход, са сравними с тези при отворената процедура.
Свързаните с рани усложнения (инфекции, изкормване, евенцерации) се намаляват драстично, както по честота, така и по тежест, чрез лапароскопския подход. При отворена хирургия честотата му е 20-30% и особено инфекциите на рани често са тежки, което забавя изписването и окончателното възстановяване на пациента (11,12) .
Основната пречка пред лапароскопския стомашен байпас е оперативното време, което е от голямо значение в сърдечно-белодробния контекст на затлъстелия пациент. Тя варира според автора, като Higa и Wittgrove (6.7), тези, които са докладвали пъти, сравними с тези на процедурата на открито.
Описаната в тази работа хирургическа техника е тази, която най-добре възпроизвежда процедурата, която извършваме чрез лапаротомия, като свежда до минимум необходимостта от технически трудоемки ръчни шевове в надмезоколично време. От друга страна, използването на кръговия телбод позволява да се създаде калибрирана гастроеюностомия, а комбинацията от линейния телбод с ръчния шев позволява широка и безопасна йеюнално-йеюнална анастомоза.
Изпълнението на инфрамезоколичното време представляваше най-взискателната стъпка от процедурата, изискваща адекватна лапароскопска тренировка за две ръце с умения за зашиване и интракорпорално възли.
Процедурата, която превърнахме в лапаротомия, беше извършена лапароскопски до създаването на гастроеюностомия. В тази стъпка екстериоризацията на стъблото на циркулярния телбод се загуби в еферентната верига поради неадекватно сцепление, което направи невъзможно излизането от същото предишно място, което ни накара да извършим малка лапаротомия, за да завършим тази стъпка.
Резултатите от първата проспективна серия, сравняваща лапароскопския подход с отворения при стомашен байпас за болестно затлъстяване, показват статистически значими разлики по отношение на следоперативните аналгетични нужди, времето на хоспитализация и времето за възстановяване, благоприятни за лапароскопската хирургия, докато делът на наднорменото тегло елиминиран и с двете техники остава същата (13,14) .
Трябва обаче да имаме предвид, че тази операция изисква дългосрочно проследяване, което позволява да се установят резултатите по надежден начин (15) .
За да се възпроизведат добрите първоначални резултати, докладвани понастоящем с тази процедура, програмата за обучение по бариатрична и напреднала лапароскопска хирургия е от съществено значение за придобиване на умения и знания, необходими за безопасното предприемане на една от най-сложните лапароскопски операции и техническите изисквания на действителността.
Лапароскопският подход за стомашен байпас представлява безопасен и ефективен вариант за лечение на болезнено затлъстяване, предоставящ предимствата на минимално инвазивната хирургия на тази процедура. Изпълнението му обаче е технически взискателно, така че е от съществено значение да се овладеят основите на напредналата лапароскопска хирургия, за да се предприеме този вид интервенция.
БИБЛИОГРАФСКА ЛИТЕРАТУРА
1. Sugerman HJ, Kellum JM, Engle KM, et al. Стомашен байпас за лечение на тежко затлъстяване. Am J Clin Nutr 1992; 55 (s): 560-566. [Връзки]
2. Беноти PN, Forse RA. Ролята на стомашната хирургия в мултидисциплинарното управление на тежко затлъстяване. Am J Surg 1995; 169: 361-367. [Връзки]
3. Pories WJ, Swanson MS, McDonald KG, et al. Кой би си помислил? Операцията се оказва най-ефективната терапия при захарен диабет при възрастни. Ann Surg 1995; 222: 339-352. [Връзки]
4. Йейл CE. Стомашна хирургия за болестно затлъстяване. Усложнения и дългосрочен контрол на теглото. Arch Surg 1989; 124: 941-946. [Връзки]
5. Schauer PR, Ikramuddin S, Gourash W, Ramanathan R, Luketich J. Резултати след лапароскопски стомашен байпас на Roux-en-Y за болестно затлъстяване. Ann Surg 2000; 232 (4): 515-529. [Връзки]
6. Higa KD, Boone KB, Ho T, Davies OG. Лапароскопски стомашен байпас на Roux-en-Y за болестно затлъстяване. Техника и предварителни резултати от първите ни 400 пациенти. Arch Surg 2000; 135: 1029-1034. [Връзки]
7. Wittgrove AC, Clark GW. Лапароскопски стомашен байпас, пациенти Roux-en-Y 500: техника и резултати, с 3-60 месечно проследяване. Obes Surg 2000; 10: 233-239. [Връзки]
8. Hasson H. Модифициран инструмент и метод за лапароскопия. Am J Obstet Gynecol 1971; 110 (6): 886-887. [Връзки]
9. Mason EE, Ito C. Стомашен байпас. Ann Surg 1969; 170: 329. [Връзки]
10. DeMaria EJ, Sugerman HJ, Kellum JM, Meador JG, Wolfe LG. Резултати от 282 последователни тотални лапароскопски стомашни байпаса на Roux-en-Y за лечение на болестно затлъстяване. Ann Surg 2002; 235 (5): 640-645. [Връзки]
11. Мейсън Е. Стомашна хирургия за болестно затлъстяване. Surg Clin North Am 1992; 72: 501-513. [Връзки]
12. Kellum JM, DeMAria EJ, Sugerman HJ. Хирургичното лечение на болестното затлъстяване. Curr Prob Surg 1998; 35: 791-858. [Връзки]
13. Westling A, Gustavsson S. Лапароскопски срещу отворен Roux-en-Y стомашен байпас: проспективно, рандомизирано проучване. Obes Surg 2001; 11 (3): 284-292. [Връзки]
14. Nguyen NT, Goldman C, Rosenquist CJ, Arango A, Cole CJ, Lee SJ, et al. Лапароскопски срещу отворен стомашен байпас: рандомизирано проучване на резултатите, качеството на живот и разходите. Ann Surg 2001; 234 (3): 279-291. [Връзки]
15. Rodriguez L, Isaac J, De la Fuente FM, Aular G, Ramos R, Perez E, et al. Модифициран стомашен байпас за лечение на болестно затлъстяване. Медицинска клиника HCC 1999; 4 (2): 96-102 [Връзки]
- Байпас g; стрико чрез лапароскопия при лечение на затлъстяване m; rbida; резултати
- Стомашен балон, стомашна лента, стомашен байпас, за какво казва науката за операциите
- Около 500 пациенти са участвали в групите за лечение на морбидно затлъстяване
- Medtronic бариатрична хирургия, най-добрият вариант за болестно затлъстяване
- Алкохолът и затлъстяването са смъртоносни за Доминиканското общество по гастроентерология на панкреаса
- Бъбречна литиаза Симптоми, лечения, причини и информация
- Мистерията на линиите от Наска, разгадана от археолози
- Това са триковете и грижите за избягване на уморени и подути крака, докато сте у дома
- Зелен чай и червен чай, помагат ви да отслабнете Автомобилен форум
- P; gina12 las12
- Йога отвъд медитация - AMP - La Nación
- Изгубени Добър емоционален трилър между Колумбия и Испания Серия за гастрономи
- Preevid Ефекти на балансираното хранене върху подобряването на следоперативния период при оперирани пациенти
- Технологии в услуга на благосъстоянието АНАЛИЗАТОРИ - PDF безплатно изтегляне
- Как да заменим храните за животни във веганска диета