Вижте статиите и съдържанието, публикувани в този носител, както и електронните резюмета на научни списания към момента на публикуване
Бъдете информирани по всяко време благодарение на сигнали и новини
Достъп до ексклузивни промоции за абонаменти, стартиране и акредитирани курсове
Испанската хирургия е официалният орган на Испанската асоциация на хирурзите (AEC) и на Испанското дружество по гръдна хирургия (SECT), и двете научни дружества обхващат по-голямата част от общите и гръдните хирурзи, както и други подспециалисти на испанската хирургия. Списанието е най-добрият показател за техническото и концептуално развитие на испанската хирургия, по такъв начин, че на неговите страници, подобно на еволюцията, която е претърпяла хирургията в света, все по-голямо внимание се отделя на биологичните и клиничните аспекти на хирургичната патология, надхвърляйки по този начин оперативния акт, който в миналото е бил основният фокус на вниманието в тази област на медицината. Съдържанието на списанието е структурирано в разделите „Оригинали“, „Рецензии“, „Клинични бележки“ и „Писма до редактора“, а статиите са подбрани и публикувани след строг анализ, следвайки международно приети стандарти.
Индексирано в:
SCIE/JCR, Index Medicus/Medline, IBECS, IME
Следвай ни в:
Импакт факторът измерва средния брой цитати, получени за една година за произведения, публикувани в публикацията през предходните две години.
CiteScore измерва средния брой цитати, получени за публикувана статия. Прочетете още
SJR е престижна метрика, базирана на идеята, че всички цитати не са равни. SJR използва алгоритъм, подобен на ранга на страницата на Google; е количествена и качествена мярка за въздействието на дадена публикация.
SNIP дава възможност за сравнение на въздействието на списанията от различни предметни области, коригирайки разликите в вероятността да бъдат цитирани, които съществуват между списанията на различни теми.
Интрадукталният муцинозен папиларен тумор на панкреаса (IMTT) получава специално внимание през последните години поради увеличаващата се честота и разнообразното му клинично и патологично представяне 1-3. Световната здравна организация го определя като произвеждаща муцин интрадуктална неоплазма, която произхожда от главния канал (TPMI-CD) или неговите клонове (TPMI-R). TPMI е разделен на 4 категории според степента на клетъчна атипия: а) аденом; б) неопределено (гранична линия); в) карцином in situ и г) инвазивен карцином. Честотата на инвазивния карцином варира между 25 и 45%.
Най-честата клинична картина 3 е с коремна болка (49-82%), остър панкреатит (13-64%) и загуба на тегло (29-50%). Други клинични аномалии включват внезапно възникване на захарен диабет (11-72%), жълтеница (9-18%) и екзокринна недостатъчност (7-17%).
Дали имат инвазивен карцином или не е най-важният фактор за прогноза при тези пациенти с TPMI, така че всички тумори, независимо от техния размер, трябва да бъдат подложени на патологично изследване. Хирургията трябва да бъде първият вариант при лечението на тези пациенти поради трудността да се разграничат инвазивните и неинвазивните форми на TPMI 4 .
IMTD-CD е дифузна лезия на панкреаса и изисква от обширна панкреатектомия до пълна панкреатектомия. TPMI-R обикновено се свързва с по-малки тумори и с по-малка вероятност от инвазивна злокачествена лезия от TPMI-CD, чието предпочитано местоположение е в главата на панкреаса, особено в областта на нецинирания процес. Главната панкреатикодуоденектомия тип Whipple или с пилорна консервация е най-често използваната техника 5,6. Тези характеристики на TPMI-R обаче биха позволили тази неоплазма да бъде лекувана с консервативна хирургия. Последните включват частична резекция на главата на панкреаса с дуоденална консервация (техника на Бегер 7), частична резекция на главата на панкреаса с отстраняване на вентралния панкреас и дуоденална консервация (техника на Pedrazzoli et al 8) и тотална резекция на главата на панкреаса с сегментарна дуоденектомия (техника Nakao 9). Тези техники трябва да запазят адекватна васкуларизация на различни нива на дванадесетопръстника и жлъчния канал, така че да могат да имат исхемични усложнения.
Целта на тази работа е да се оценят резултатите от консервативната хирургия на дуоденопанкреатичния регион при пациенти с IMTD-R. Резултатите от интервенцията на Whipple при пациенти с TPMI също се анализират.
Пациенти и метод
От януари 1995 г. до януари 2006 г. 34 пациенти (20 мъже и 14 жени) са оперирани с IMDT, със средна възраст 65 години (диапазон, 48-78 години). Болестта е локализирана при 21 пациенти (14 мъже и 7 жени) в главата на панкреаса; при 7 пациенти, в тялото-опашката на панкреаса, а при 6 пациенти има и кистозен тумор в главата на панкреаса и дифузна дилатация на канала на Wirsung.
Групата за анализ в тази работа съответства на подгрупата от 21 пациенти с тумори, разположени в главата на панкреаса. Средната възраст е била 68 години (диапазон, 50-78 години). Клиничната картина е коремна болка (100% от пациентите), рецидивиращ панкреатит (60%), загуба на тегло (30%), жълтеница (30%). Компютърната томография (CT) и магнитно-резонансният холангиорезонанс (MRC) разкриват TPMI-R при 8 пациенти (кистозен тумор между 3-4 cm, в комуникация с Wirsung канал) и комбинация от TPMI-CP и TPMI-R при 13 пациенти (разширение на панкреатичния канал> 5 mm във всички случаи и заедно с интрамурални възли с размер> 30 mm при 4 пациенти).
Цефална дуоденопанкреатектомия по техниката на Whipple е извършена при група от 13 пациенти поради жълтеница, идентифицираща наличието на атипия (5 пациенти) или интрамурални възли с размер> 30 mm (4 пациенти) в FNA ендоскопията.
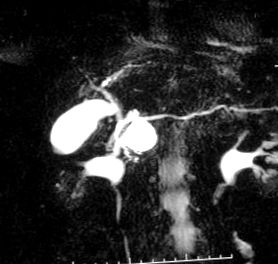
Консервативна операция на дуоденопанкреатичния регион е извършена при 8 пациенти с TPMI-R. При 4 пациенти е извършена частична резекция на главата на панкреаса с дуоденално съхранение, съгласно техниката Pedrazzoli et al 8 (RPCP-PD), а при 4 пациенти е извършена тотална резекция на главата на панкреаса с сегментарна дуоденектомия (втора дуоденална част ), съгласно техниката Nakao 9 (RTCP-DS) (фиг. 1 и 2).
Фиг. 1. Магнитен холангиорезонанс, показващ кистозен тумор в главата на панкреаса. Този случай се лекува с частична резекция на главата на панкреаса с дуоденална запазеност.
Фиг. 2. Магнитен холангиорезонанс, показващ кистозен тумор в главата на панкреаса. Този случай е лекуван с тотална резекция на главата на панкреаса със сегментна дуоденектомия.
Техниката RPCP-PD е разработена в следните хирургични времена:
1. Дисекция на общата чернодробна артерия и местоположение на гастродуоденалната артерия.
2. Запазване на гастродуоденалната артерия и нейните разклонения, задно-горната панкреатико-дуоденална артерия и пред-горната панкреатикодуоденална артерия.
3. Главата на панкреаса се мобилизира и освобождава от мезентериално-порталната ос.
4. Вратът на панкреаса се разделя и главата на панкреаса се прибира вдясно.
5. Багажникът на долната панкреатикодуоденална артерия е разположен. Inferoposterior панкреатикодуоденалната артерия се лигира, поддържайки целостта на долната предна панкреатикодуоденална артерия, която доставя втората и третата част на дванадесетопръстника.
6. Общият жлъчен канал се намира на входа му към главата на панкреаса.
7. Главата на панкреаса се резецира от шията до дясната граница на жлъчния канал, оставяйки сегмент от панкреатична тъкан (5-10 mm), прилепнал към дванадесетопръстника. Wirsung канал е лигиран в кръстовището си с жлъчния канал (фиг. 3). Панкреатичният сегмент по-нисък от папилата на Ватер е напълно резециран.
Фиг. 3. Техника на частична резекция на главата на панкреаса с дуоденално запазване. Пълно отстраняване на панкреатичния сегмент на главата, по-нисък от папилата на Ватер.
8. Реконструкция, чрез анастомоза между тялото-опашката на панкреаса до крайно-страничния йеюнум (дукто-йеюнал) в дефункционална верига Roux-en-Y (3 mm трансанастомотичен силастичен стент).
Техниката RTCP-DS се основава на запазване на напояването на 4-5 cm от първата дуоденална част и третата дуоденална част, с блокова резекция на цялата глава на панкреаса и втората дуоденална част. Хирургични времена 1, 2, 3 и 4 в развитието на техниката са идентични с тези, описани в техниката RPCP-PD, с изключение на това, че задните и предните горни панкреатикодуоденални артерии са лигирани.
5. Следващата стъпка е лигирането и сечението на общия жлъчен канал при навлизането му в панкреаса.
6. Разрез на дисталния край на първата дуоденална част и участък на дванадесетопръстника на кръстовището на втората (под папилата на Ватер) и третата дуоденална част.
7. Лимфаденектомия на ретропорталната територия.
8. Жлъчният мехур се оставя in situ и се запазват 2 см от общия жлъчен канал.
9. В дефункционален цикъл на Roux-en-Y се извършва реконструкция с помощта на панкреатично-йеюнална анастомоза от край до страна (ducto-jejunal), оставяйки трансанастомотичен 3-милиметров Silastic стент и жлъчен канал от страна до страна йеюнална анастомоза (фиг. 4) -6).
Фиг. 4. Техника на тотална резекция на главата на панкреаса със сегментна дуоденектомия. Гастродуоденалната артерия и нейните дуоденални клонове и дясната гастроепиплоидна артерия и нейните дуоденални клонове се запазват, а задните и предните горни панкреатикодуоденални клонове се лигират, за да се запазят 4-5 cm от първата дуоденална част васкуларизирани. Запазване на долната панкреатикодуоденална артерия и нейния клон, долно-предната панкреатикодуоденална артерия, лигираща долно-задната панкреатикодуоденална клонка, за да запази третата дуоденална част васкуларизирана.
Фиг. 5. Енблокова резекция на главата на панкреаса и втората дуоденална част, включително главните и малките папили.
Фиг. 6. Реконструкция с помощта на дванадесетопръстника и дуоденостомия и дефункционална верига Roux-en-Y, панкреатикоеюнална и холедохоеюнална анастомоза от страна до страна.
Бяха анализирани интраоперативни и следоперативни фактори. Сред първите, продължителността на хирургичната интервенция и загубата на кръв (нужда от кръвопреливане или не). Сред следоперативните фактори са общите и местните усложнения и средният престой в болница. Накрая беше проведено патологично изследване на хирургичните проби. Клиничното проследяване е променливо. От 1995 до 2000 г. техниката на Уипъл е била избраната техника. От 2000 г. сме включили техниката RPCP-PD и техниката RTCP-DS от ноември 2005 г. до момента.
В групата пациенти, претърпели панкреатикодуоденектомия, средната продължителност на операцията е 330 минути (диапазон, 240-360 минути). Нито един пациент не се нуждае от кръвопреливане. Постоперативните усложнения се появяват при 38%, включително 1 ателектаза, 2 фистули на панкреаса с нисък изход (8, средната продължителност на интервенцията е 260 минути (диапазон, 200-290 минути). Никой пациент не се нуждае от кръвопреливане Сред следоперативните усложнения, един пациент представи фистула на панкреаса с малък изход (Дискусия
Най-важната трудност при избора на лечение за TPMI е да се знае дали туморът е инвазивен или не. Чрез радиологични изследвания, използващи CT или MRI, могат да се подозират злокачествени лезии, когато туморът нахлуе в дванадесетопръстника или жлъчния канал, а също и поради наличието на интрамурални възли или разширяване на панкреатичния канал 10-12 .
CRM е много полезен при разграничаването между TPMI-CD и TPMI-R 13-18. В една от поредицата с най-голям брой пациенти с TPMI, Sohn et al 19 установяват, че неинвазивен TPMI е открит при 53% от сорта TPMI-R, 22% в TPMI-CD и 25%, когато са били и двете патологични разновидности. В това проучване инвазивен TPMI е открит само при 25% от TPMI-R, при 35% от TPMI-CD и при 25%, когато са открити и двете лезии. Тези наблюдения са потвърдени и в публикациите на Bernard et al 17 и Doi et al 20, които посочват сорта TPMI-R като този, който по-рядко представя инфилтриращ аденокарцином в сравнение с TPMI-CD.
Ендоскопският ултразвук, комбиниран с FNA, позволява не само да потвърди данните от рентгенологичните изследвания, но и да установи подозрение за злокачествено заболяване чрез изучаване на клетъчната архитектура на тумора. Ендоскопската ретроградна холангиография се използва от японски хирурзи за изследване на злокачествени клетки в панкреатичен сок 13 .
Хирургичната резекция е предпочитано лечение за повечето пациенти с IMTD. Оцеляването на 5 години след операцията е между 77 и 100% от случаите, в които туморът не е инвазивен 3. В 25% -45% от случаите IMTD е съпътстващ с инфилтриращ аденокарцином. В тези случаи хирургията на рак, цефалната дуоденопанкреатектомия за тумори на главата (Whipple или с пилорна щадяща), телесно-дистална панкреатектомия за тумори на левия панкреас и тоталната панкреатектомия за дифузни лезии, комбинирани с регионална лимфаденектомия, постигат 5-годишна преживяемост между 27% и 60% 3. Тази преживяемост е значително по-висока от тази, постигната при операция на рак при пациенти с дуктален аденокарцином на панкреаса 21 .
Консервативната хирургия ще бъде показана за пациенти с TPMI-R, разположени в главата на панкреаса и с патологични лезии като аденом, гранична линия и аденокарцином in situ. Описана е поредица от консервативни техники, които включват частична резекция на главата на панкреаса с дуоденална консервация съгласно техниката на Бегер 7, частична резекция на горната част на главата на панкреаса с дуоденална консервация заедно с пълна резекция на долната част на панкреаса глава по техниката на Pedrazzoli 8, изолирана резекция на вентралния панкреас на главата 22,23, обща резекция на главата на панкреаса с сегментарна дуоденектомия съгласно техниката Nakao 9 и техниката Nakao, модифицирана от Isaji et al 24. С изключение на тази последна техника, всички гореспоменати частични резекции на главата на панкреаса с дуоденално запазване имат за основен проблем, че те не осигуряват отстраняване на TPMI поради специфичната дифузия на тумора към главния канал и неговите клонове. В тези случаи рискът от рецидив на тумора може да бъде от голямо биологично значение, ако IMTD се комбинират с инфилтриращ аденокарцином.
Честотата на панкреатичната фистула е сходна при 3-те групи. Във всички случаи те представляват фистули с малък изход, контролирани с консервативно лечение. Трябва да се вземе предвид възможността за това усложнение, затова е препоръчително дренажните тръби да се оставят една над и една под панкреатично-йеюналната анастомоза.
Анатомопатологичното изследване на изрязаните парчета след използване на консервативни техники на резекция на панкреатично-дванадесетопръстника показва във всички случаи липсата на инвазивен карцином. Средното проследяване на тези пациенти е било променливо, 22 месеца (интервал, 6-36 месеца) с RPCP-PD техниката, която въведохме в нашата практика през 2000 г. и 4 месеца (интервал, 2-6 месеца) с RTCP техниката -DS. При това краткосрочно проследяване не се наблюдава рецидив на тумора. В групата пациенти с интервенция на Whipple средното проследяване е 52 месеца (диапазон 6-120 месеца). В тази група само един пациент с инвазивен TPMI умира 5 години след операция с метастатично заболяване.
Цефалната дуоденопанкреатектомия е избраната техника в случаите на TPMI със съмнение за злокачествена лезия. Консервативната хирургия при пациенти с TPMI-R, разположени предимно в главата на панкреаса, е оправдана от високата честота на доброкачествени лезии. Пълната резекция на главата на панкреаса с сегментна дуоденектомия, в избрани случаи, има предимствата пред техниките на частична резекция на главата на панкреаса с дуоденална консервация, което е по-анатомична интервенция, главата на панкреаса, където се намира туморът, е напълно резецирана и има възможност за извършване на лимфаденектомия на ретропорталната област. RTCP-DS има по-ниска следоперативна заболеваемост и по-кратък престой в болница.
Отделение по хирургия. ICMD. Болнична клиника в Барселона. Университет в Барселона. Барселона. Испания.
Кореспонденция: проф. Л. Фернандес-Крус.
Отделение по хирургия. Болнична клиника.
Университет в Барселона.
Вилароел, 170. Стълба 6, 4-ти етаж. 08036 Барселона. Испания.
Имейл: [email protected]
Ръкопис, получен на 27.04.2006 г. и приет на 07.04.2006 г.
- Клацкин Лечение на тумор
- Резултати на 5 години; деривация os; п билиопанкрет; Етика на Ларад в лечението на затлъстяването
- Лечение на дисекция; п изолиран; симптом; етика; висцерални артерии; Препоръчително е да
- Зачервяване на вагиналната профилактика, причини и лечение
- PRX-T33 първото ревитализиращо лечение без игли