Преподобни Оториноларингол. Cir. Head Neck 2012; 72: 69-74
КЛИНИЧНИ СЛУЧАИ
Туберкулоза на шийните лимфни възли. Мислим ли за нея, или сме изненадани?
Туберкулоза на шийните възли. Обмисляме ли го. или изскача?
Мигел Алберто Родригес-Перес 1, Фернандо Агире-Гарсия 2 .
1 звено за клинично лечение на отоларингология, Университетска болница в Пуерто Реал (Кадис, Испания).
2 Служба по оториноларингология, болница "Virgen del Puerto", Пласенсия, Касерес, Испания.
Ние правим преглед на клиничните характеристики, диагностиката и лечението на цервикалната туберкулоза (ТБ), както и подчертаваме нейното значение поради нейния епидемичен характер.
Представяме двама пациенти, засегнати от подостри латероцервикални тумори, малко симптоми и отлично развитие след диагностицирането им на туберкулоза на шийните лимфни възли и антибиотично лечение.
Туберкулозата е болест, която в днешното глобализирано общество може да бъде намерен практически всеки специалист, така че трябва да поддържаме високо ниво на бдителност и да го познаваме в детайли, за да насочваме диагнозата и да улесняваме ранното му лечение.
Ключови думи: Туберкулоза, лимфаденопатия, шия, микобактерии, лимфаденит.
Ние правим преглед на клиничните характеристики на туберкулозата, диагностиката и лечението, както и отбелязваме значението на нейния епидемичен характер.
Проучване, основано на 2 пациенти, страдащи от привличащи вниманието подостри бучки на шията, слабо симптоматично и отлично развитие след диагностика на туберкулоза на шийния възел и антибиотична терапия
Туберкулозата представлява болест, която, предвид съвременната ни глобализация, може да бъде изправена пред много различни специалисти. Ето защо трябва да сме нащрек и да сме наясно с профила му, за да познаем правилната диагноза и да предложим терапия.
Ключови думи: Туберкулоза, възли, шия, микобатерии, лимфаденит.
ВЪВЕДЕНИЕ
Туберкулозата (туберкулоза) е хронично грануломатозно заболяване, причинено от Mycobacterium tuberculosis и които могат да засегнат всеки орган, предава се главно през дихателните пътища.
Описанията вече са известни в класическа Гърция и тя е кръстена със "злото на царете" през Средновековието или "скрофула", когато Кох открива и представя нейната микобактериална етиология в нейната цервикална ганглиозна форма през 19 век.
През последните десетилетия се наблюдава намаляване на заболеваемостта в западните страни, прекъснато от разширяването на синдрома на придобита имунна недостатъчност (СПИН) през 90-те години, а напоследък и от внесени случаи от имигранти 1 .
Това е глобален здравен проблем, с почти 8 милиона засегнати хора годишно (Индия допринася почти една трета от тази сума, с разпространение от 4,4 случая/1000 жители под 14-годишна възраст и честота от 168/100 000 души/година, 42 пъти по-висока от тази в САЩ), 2,3 и 3 милиона души/година умират от усложненията 4. Това е водещата причина за смърт от един инфекциозен агент и нарастващата му честота, особено в слабо развити страни, доведе до това Световната здравна организация (СЗО) да я обяви за глобална извънредна ситуация 5 .
В момента екстрапулмоналната туберкулоза съставлява 25% от общата патология на туберкулозата, от които засягането на шийните лимфни възли представлява 35% -50%, което я прави субект, който трябва да бъде известен и подозиран, въпреки че е характеризиран като нещо имитатор и може да съществува съвместно или се маскира с други цервикално-лицеви патологии от доброкачествено или злокачествено естество, тъй като получаването на по-висок индекс на подозрение може да насочи диагнозите по-рано и да позволи по-точно лечение 1,3,6 .
Целта, преследвана в това проучване, е да се преразгледат клиничните характеристики и управление на цервикалната туберкулоза и да се идентифицират онези характеристики, които могат да насочат нейната диагноза, както и да й се придаде значението, което заслужава поради нейното значение като епидемия.
Представяме 2 пациенти, изследвани и лекувани за нашата патология, представени от УНГ службата на болница "Virgen del Puerto" в Пласенсия (Касерес, Испания), между 2006 и 2010 г.
КЛИНИЧНИ СЛУЧАИ
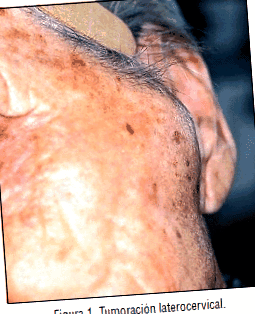
Пациент 1. 84-годишна жена, без релевантна анамнеза, е учила в УНГ консултации за болезнен тумор на лявата паротидна област, възникнал подостър за 1 месец еволюция, без допълнителни симптоми. Фигура 1.
При оглед може да се види закръглена лезия 4х3 см, с флуктуираща, еластична, болезнена палпация, без възпалителни признаци, изпъкнала над левия EAC. Той беше пробит/източен, като се получи плътен зелено-жълтеникав сиренест материал. Останалата част от УНГ прегледа беше нормална.
FNA: "не е окончателно".
Патологична анатомия: "Хроничен некротизиращ грануломатозен възпалителен процес. Петното на Ziehl за киселиноустойчив бацил положителен".
Микробиология: "Аурамин положителен".
Рентгенография на антеропостер и латерал на гръдния кош: „Няма забележителни находки“.
КТ на шийката на матката: "Добре очертана леко хиподенсална маса от 5x3,5 cm, разположена в лявото дъвкателно пространство. Засяга мускулатора на страничния мускул странично и страничния птеригоид медиално, като предизвиква масов ефект върху парафарингеалното пространство. Окупирана лява инфратемпорална ямка, без инвазия на птеригопалатиновата ямка. По-късно достига предната стена на ЕАК, нахлува във темпоромандибуларната става с остеолиза на мандибуларния кондил. Не се наблюдава лимфаденопатия ".
След като беше получена диагнозата PA, антитуберкулозното лечение с изониазид, рифампин и пиразинамид започна в продължение на 2 месеца, като първите 2 месеца се поддържаха още 4 месеца. Еволюцията беше отлична, въпреки че в продължение на 3-4 месеца се наложи няколко евакуации на местно гнойно съдържание.
Пациент 2. 85-годишна жена без забележителна анамнеза, последвана от спешното отделение от тумор в задната лява латероцервикална област, с еволюция от 2 месеца, с прогресивен и болезнен растеж, придружен от случайна треска. Няма други симптоми.
УНГ изследването показва множество латероцервикални тумори, най-големите около 3x3 cm в диаметър, дълбоки, болезнени, флуктуиращи и фиксирани. Фигура 2.
ECHO на шийката на матката: „Множествена лява латероцервикална лимфаденопатия със смесена ехоструктура, вероятно аденопатична маса във флегмонозна фаза“.
FNA: "Неубедително".
КТ на маточната шийка: „Хиподензна маса с лобулирани ръбове и горно странично-цервикално, задно-ляво субмандибуларно и ляво надключично периферно поемане, съвместима с маси от аденопатични конгломерати с централна некроза, с вероятно лимфопролиферативен произход, без да може да се изключи инфекциозен процес: ТБ ":
Петно на Ziehl-Neelsen (BAAR): Положително за туберкулоза.
Решено е да се извърши цервикотомия, за да се получи материал за анатомопатологично и микробиологично изследване, в резултат на положителност за инфекция на лимфните възли поради Mycobacterium tuberculosis.
Последвалото лечение е същото като при пациент 1.
Класически туберкулозният цервикален лимфаденит (областта на главата и шията, най-често засегната от извънбелодробна туберкулоза) е по-честа патология при деца и млади хора (1,3 милиона случая и 450 000 смъртни случая годишно при деца) 7, но пиковата възраст на най-висока честота се е изместил на 20-40 години и с честота 70% при жените 5 .
В развитите страни по-голямата част от случаите се наблюдават при възрастни имигранти от ендемични региони (70% във Франция и Германия) 5 .
Засягането на туберкулозен цервикален лимфен възел представлява 5% от лимфаденопатичните процеси в тази област, като най-често засегнати са задният триъгълник, надключичният триъгълник и веригата на вътрешната югуларна вена 3,6 .
ТБ е 500 пъти по-често при пациенти с ХИВ, отколкото при здравата популация, като до 80% от засегнатото население развива извънбелодробна патология 2 .
Във всеки случай трябва също да считаме за висок риск възрастните и имуносупресираното население, което не е заразено с ХИВ, като трансплантирани, лекувани с имуносупресори, циротични или нефропатични, и да знаем, че пренаселеността и нарастващите джобове на бедността в големите градове също предразполагат и улесняват разпространението.
След засягане на лимфните възли (95% от случаите) 1 открихме ларинкса под формата на язви на гласните струни или епиглотични възли/полипи (струва си да се припомни, че до 20-ти век това е най-честото заболяване на ларинкса: до 25% от общото население); и по-рядко в носната/параназалната, устната, слюнчените жлези, шийните прешлени и пина/мастоидните области 3 .
Трябва да се отбележи, че едновременното белодробно засягане не е често при тези пациенти, само при 10% -20% от тях, но има високо ниво на съжителство с ХИВ инфекция 3 .
Най-вероятният път на инфекция е дихателните пътища през капчици Pflüger, които причиняват контакт с пръстена на Валдайер, а оттам и разпространение и локално вторично участие. Смята се, че това може да е последица от реактивиране на предишна инфекция във времето, може би преди години.
Директното инокулиране от белодробен фокус към ларинкса, фаринкса и устната кухина е възможно чрез отхрачване на инфекциозни храчки, както и пристигането на бацила чрез хематогенни или лимфни пътища до лимфните възли.
Най-честата клинична картина е тази, описана при нашите пациенти: едностранна многослойна цервикална маса (66% -80%) 1,6, състояща се от множество агломерирани и абсцедирали аденопатии, нощна треска, анорексия, астения, загуба на тегло и болка се появяват при 50 % от случаите и които се поддържат в продължение на седмици или месеци преди да се достигне диагнозата. По този начин диференциалната диагноза срещу лимфом или метастази може да бъде сложна само с клиничния преглед.
Диагностичният процес може да започне с FNA, но окончателният трябва да бъде комбинация от микробиологично и патологично изследване, като се има предвид, че много пъти трябва да се обмисля хирургическа интервенция, за да се получи по-задоволителен материал.
FNA е прост, безопасен, с малко усложнения и рентабилен, представящ специфичност от 93% и чувствителност от 77% 3 .
Проверката чрез микробиологична култура в специфична среда е необходима за окончателната диагноза, както и за да се знае възможната резистентност към антибиотици. Обаче отрицателната култура не изключва болестта, тъй като лимфните възли може да не съдържат живи бацили, така че тя има ограничена производителност и резултатите от нея могат да отнемат седмици, а пациентът вероятно вече е на лечение. Ето защо първоначалната FNA може да бъде добър вариант като по-бърз метод.
Рентгенографията на гръдния кош трябва да се прави неизменно, за да се изключи белодробно засягане.
Изображението, предоставено от ултразвук, е хипоехогенни възли с хетерогенен модел и централна некроза, заедно с перилезионен оток на меките тъкани.
За да знаем разположението и степента на тъканно и анатомично участие в региона, ние сме изчислили томография, която ни позволява да познаваме подробно морфологията на лезиите с оглед на възможна операция. Характерното е образуването на конгломерати, централна хиподенсия на възела, с периферно усилване и възпаление на околните меки тъкани.
Ядрено-магнитният резонанс също може да ни помогне при оценката на локорегионалното участие.
В патологичната анатомия ще видим грануломи с многоядрени гигантски клетки и остра неутрофилна инфилтрация, със или без некроза.
Бързите методи на култивиране позволяват положителна идентификация и ранно започване на лечението, като се знае чувствителността към антимикробното средство. От друга страна, бързото откриване на микобактерии чрез усилване на ДНК (полимеразна верижна реакция) е полезно в случаите на диагностична трудност. Изчислява се силно променлива чувствителност, 41% -75% и специфичност от почти 100%, с голяма вариабилност в зависимост от лабораторията 1 .
Диференциалните диагнози, срещу които трябва да го повдигнем, включват лимфом, първичен или метастатичен плоскоклетъчен карцином на главата и шията, папиларен карцином на щитовидната жлеза, възпалителни и грануломатозни процеси като болест на Вегенер, системен лупус еритематозус, саркоидоза, ревматоиден артрит, амилоидоза, полихондрит, Болест на Castleman, сифилис, котешка драскотина, токсоплазмоза, актиномикоза, туларемия, системни вирусни инфекции (мононуклеоза).
Разбира се, трябва да знаем дали пациентът пребивава или идва от ендемични райони, или е бил в контакт или е бил изложен на болестта в близкото или далечното минало.
В момента лечението с антибиотици е посоченият вариант, с 80% -90% успех 6,9, с вече посочения режим на изониазид, рифампицин и пиразинамид за 2 месеца, като се добавят още 4 месеца само с първите 2; Докато операцията, противоречива възможност, е запазена за онези случаи на големи аденопатични конгломерати или студени абсцеси или когато е необходима биопсия (винаги ексцизионна и никога не извършваща обширни лимфаденектомии), тъй като окончателната диагноза не може да бъде получена по друг начин (обикновено поради не определящи цитологии).
Можем да открием честота на рецидиви от 3,5% или персистиране след терапия от 7% -11% 1 .
Трябва да следим хепатотоксичността и взаимодействията с други лекарства, както и да сме наясно с възможността за парадоксална реакция (20% от случаите, но по-висока в групата на HIV +), която причинява растеж на лимфните възли, флуктуация, болка и дори фистула при началото на лечението. Може да се наложи повторно изтичане и лечение с кортикостероиди.
С операция бихме могли да предизвикаме локално регионално разпространение на болестта, както и появата на усложнения от типа на хроничната фистула, забавено заздравяване, деформиране на белези, синдром на Horner, VIIpc лезии, XIpc.
През 21 век трябва да разберем, че ще срещнем различна туберкулоза, с уникални органични афектации, проблеми, свързани с нейното съжителство с ХИВ и прогресивно увеличаване на мултирезистентността към антимикробни средства.
По този начин първоначално диагнозата му се превръща в предизвикателство за лекаря, който трябва да бъде в течение и да предупреждава и за най-малкото подозрение, за да се изправи по-късно пред предизвикателството на лечението, което трябва да отговаря на целите за излекуване и спиране на предаването.
Би било идеално да се обмисли диагнозата, преди да се сблъскате с патология, ориентирана към друга патология и която не отговаря на конвенционалното антибиотично или противовъзпалително лечение, или при лезии с необичаен външен вид или при които не се проявява злокачествено заболяване. Необходим е висок индекс на подозрение при имунокомпрометирани пациенти или потопени в социално-икономическа среда в неравностойно положение.
В допълнение, има множество медицински хирургични специалности, които могат да се изправят пред този тип пациенти, и дори най-опитните биха могли да бъдат изненадани, така че трябва да бъде субект, който да бъде постоянно отчитан, още повече, когато глобализацията ни засяга всички Области направи всеки един от нас потенциални цели, той позволява миграцията, туризмът, храните и културните и междуличностни контакти да станат перфектни „вектори“ на туберкулозата.
Ранното лечение предотвратява усложнения и заболеваемост от разпространено заболяване.
БИБЛИОГРАФИЯ
1. PERALTA-FERNÁNDEZ G. Туберкулоза на главата и шията. Acta Otorrinolaringol Esp 2009; 60 (1): 59-66. [Връзки]
2. PRASAD KC, SREEDHARAN S, CHAKRAVARTHY Y. Туберкулоза в главата и шията: опит в Индия. Списание за ларингология и отология 2007; 121: 979-85. [Връзки]
3. VAID S, LEE YYP, RAWAT S, LUTHRA A. Туберкулоза в главата и шията забравена диференциална диагноза. Клинична рентгенология 2010; 65: 73-81. [Връзки]
4. Wang WC, Chen JY, Chen YK. Туберкулоза на главата и шията: преглед на 20 случая. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2009; 107: 381-6. [Връзки]
5. Choudhury N, Bruch G, Kothari P, Rao G. 4-годишен опит с туберкулоза на главата и шията в болница в южен Лондон. J R Soc Med 2005; 98: 267-9. [Връзки]
6. Ammari FF, Bani-Hani AH, Ghariebeh KI. Туберкулоза на лимфните жлези на шията: ограничена роля за операцията. Otolaryngol Head Neck Surg 2003; 128: 576-80. [Връзки]
7. Surer I, Ozturk H, Cetinkursun S. Необичайно представяне на реактивирането на туберкулозата в детска възраст: предна врата. J Pediatr Surg 2000; 35: 1263-5. [Връзки]
8. Singh KK, Muralihdar M, Kumar A. Сравнение на вътрешна полимеразна верижна реакция с конвенционални техники за откриване на ДНК на микобактерия туберкулоза при грануломатозна лимфаденопатия. J Clin Pathol 2000; 53: 355. [Връзки]
9. Benhammou A, El-Ayoubi A, Benbouzid MA. Primaire туберкулоза на околоушните глави. Архиви на Педиатрията 2007; 14: 1206-9. [Връзки]
Адрес: Мигел Алберто Родригес Перес Пасео Маритимо 28 дубликат, 11 ° C. 11011 Кадис, Испания E mail: [email protected]
Цялото съдържание на това списание, с изключение на случаите, когато е идентифицирано, е под лиценз Creative Commons
Nueva Los Leones 7, Депто. 801, Провиденсия
Тел .: (56-2) 2335 9236
Факс: (56-2) 2335 9237
- Опит на туберкулоза на лимфните възли в Националния институт по респираторни болести
- Роузи Хънтингтън-Уайтли знае, че диетата й е безумна, но се кълне в нея
- Всички искаме да достигнем 70 като Вера Уанг и тя го знае!
- Можете да предотвратите публикации с обща информация за туберкулозата и
- Квантиферон открива латентна туберкулоза CuidatePlus