КЛИНИЧНИ СЛУЧАИ
Белодробна и стомашна саркоидоза. Клиничен случай
Белодробна и стомашна саркоидоза. Доклад за един случай
Хорхе Ернандес C 1, Sergio González B 2, Manuel Alvarez L 3, Carmen Lisboa B 4 .
1 Учебна единица по медицина, Hospital de la Asistencia Pública. Катедри по патологична анатомия 2, гастроентерология 3 и респираторни болести 4, Pontificia Universidad Católica de Chile. Сантяго де Чили.
Ние съобщаваме за 66-годишна жена с анамнеза за белодробна саркоидоза, диагностицирана с белодробна биопсия през 1993 г. и лекувана с преднизон в продължение на 2 години. Тя се представи в нашата институция през 1999 г. със заболяване в стадий IV и важно функционално и клинично увреждане. Бронхиална биопсия разкрива казеиращи грануломи. Туберкулозата беше интензивно изследвана и постоянно отрицателна. Поради честото гадене и повръщане е извършена ендоскопска стомашна биопсия, която разкрива казеизиращи грануломи, засягащи стомашната лигавица. Няма данни за Helicobacter pylori и петна за гъбички и киселинно устойчиви бацили са отрицателни. Лечението с преднизон облекчава храносмилателните симптоми, въпреки че контролната биопсия на стомашната лигавица разкрива персистиране на неказеозни грануломи. Както белодробният стадий IV, така и стомашната саркоидоза са необичайни форми на заболяването.
(Ключови думи: Гранулом, гигантска клетка; Саркоидоза, стомашна; Саркоидоза, белодробна)
Саркоидозата е системно грануломатозно заболяване с неизвестна причина, което засяга предимно белия дроб. Най-честите форми на представяне са двустранни хиларни аденопатии без или с инфилтрати в белодробния паренхим, очно засягане и дермални лезии. Тъй като това е системно заболяване, то засяга различни органи като черния дроб, сърцето, далака, лимфните възли, слюнчените жлези и др. Диагнозата е на изключване и се подкрепя от наличието на неказеизирани епителиоидни грануломи. Протичането на заболяването е променливо и зависи от формата му на представяне. Тези с остро представяне, както се случва при асимптоматична хиларна лимфаденопатия и еритема нодозум, обикновено са самоограничаващи се. За разлика от тях, тези с коварно предлежание, с множество екстрапулмонални участия, еволюират с прогресивна фиброза на белия дроб и други органи 1,2 .
Представяме случая на пациент с белодробна саркоидоза в стадий IV 3, диагностициран през 1993 г. чрез хирургична белодробна биопсия с обширно и прогресивно фиброзно засягане на белия дроб, който поради диспептични симптоми през 2007 г. е претърпял храносмилателна ендоскопия с биопсия на стомашната лигавица, която е показала не- казеифицирани грануломи, съвместими със саркоидоза 4 .
КЛИНИЧЕН СЛУЧАЙ
66-годишна жена с анамнеза за белодробна саркоидоза, диагностицирана в друга болница през 1993 г. поради диспнея и белодробно радиологично засягане, предполагащи белодробна туберкулоза, чието проучване не успя да установи наличието на бацили на Кох, въпреки множество цитонамазки и култури. Хирургична белодробна биопсия разкрива казеифицирани грануломи. Grocott и Ziehl Nielsen петна бяха отрицателни. С диагнозата белодробна саркоидоза той е лекуван с преднизон 30 mg дневно в продължение на 30 дни и след това с 10 mg до 2 години. Мазките от храчки и културите на Кох, извършени по-късно, винаги са били отрицателни.
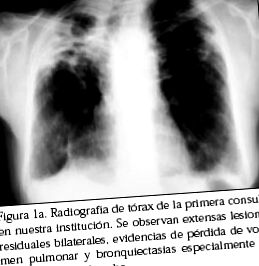
Той се консултира през май 1999 г. в нашата институция поради диспнея и признаци на бронхиална обструкция. Рентгенографията на гръдния кош показва обширни двустранни остатъчни лезии, особено в десния горен лоб (Фигура 1а), а спирометрията разкрива напреднали обструктивни вентилационни ограничения (Таблица 1). През юли същата година той е хоспитализиран поради акцентиране на диспнеята си и съмнение за белодробна туберкулоза; Извършена е бронхиална биопсия, която отново показва неказеизирани грануломи и негативност на туберкулозното изследване. Той продължи в редовен амбулаторен контрол и беше лекуван с краткосрочни бронходилататори с клинична и функционална стабилност. Към 2003 г. той подчертава диспнея с намаляване на ежедневните дейности и повтарящите се бронхиални инфекции, които изискват честа терапия с антибиотици. Лечението е променено на дългодействащи β2 адренергични бронходилататори, свързани с инхалаторни кортикостероиди и впоследствие на тиотропиум с частично облекчение на диспнеята, което й позволява да възобнови ежедневните си дейности.
 |
Като стабилен от белодробния си проблем, в края на 2006 г. той представя чести епизоди на гадене и повръщане. Ендоскопия на храносмилането, извършена в друг здравен център, показва оток, задръствания, ерозии и улцерации на нивото на стомашния антрум. Биопсията на стомашната лигавица показа не казеифицирани грануломи, съвместими със саркоидоза. Полутечно хранене и омепразол 20 mg на всеки 12 часа са показани с частично намаляване на симптомите. Поради постоянството на стомашния й дискомфорт се добавят 30 mg дневно преднизон, наблюдавайки значително облекчение на нейната диспепсия след 4-месечно лечение, намалявайки дозата до 20 mg дневно. Контролната ендоскопия показа удебеляване в лигавицата на очното дъно и стомашното тяло с наличието на възли на нивото на стомашния антрум, чиято биопсия показа хроничен повърхностен гастрит и епителиоидни грануломи, някои с подобни на саркоиди астероидни тела (Фигура 2). Дуоденалната биопсия не показа аномалии. Ентероклизата с компютърна томография изключва чревно засягане.
В контрола през август 2008 г. пациентът съобщава за по-малко дисфагия, без гадене или повръщане и е възвърнал 4 кг тегло, така че преднизонът е намален до 10 mg дневно. Понастоящем обаче диспнеята при натоварване продължава и е необходимо приложение на кислород, особено по време на физически дейности поради упражняване на хипоксемия.
Фигура 1b съответства на текуща рентгенография, показваща повишена ретракция на десния горен лоб.
Еволюцията на белодробната функция е обобщена в таблици 1 и 2, които показват прогресивен спирометричен компромис, само с подобрение на FVC в предпоследния контрол. Налице е и сериозно влошаване на функционалния им капацитет с намаляване от 308 на 188 метра при теста за 6-минутно ходене през последната година, заедно с хипоксемия в края на теста.
Настоящата кръвна картина и биохимичният профил са нормални. Офталмологичното изследване не показва промени, предполагащи саркоидоза.
Считаме за интерес да докладваме за този случай, главно защото това е саркоидоза, при която има компромис в поне две различни системи. Въпреки това, с наличните предшественици, не можем да изключим, че той би имал компромис с други органи през цялата си еволюция.
Разпространението на саркоидоза в Чили е неизвестно, тъй като в националната литература има малко съобщения за случаи 5-8, съответстващи на белодробни или лимфни възли, които са най-честите форми на представяне на болестта. От първото си посещение в нашата институция, пациентът е носител на белодробна саркоидоза в стадий IV според резултатите от рентгенографията на гръдния кош, показваща двустранно белодробно засягане, по-подчертано вдясно, с ретикуларна непрозрачност, доказателства за загуба на белодробен обем и бронхиектазии, особено в десния горен лоб. Този стадий на заболяването е рядък, наблюдава се в приблизително 10% от случаите и основната му диференциална диагноза е белодробна туберкулоза, която при този пациент е изчерпателно издирвана и накрая отхвърлена .
Въпреки че пациентът е бил лекуван през 1993 г., когато диагнозата белодробна саркоидоза е поставена с перорални кортикостероиди в продължение на 2 години, което би било в съответствие с настоящите терапевтични насоки 10 и се поддържа с бронходилататорно лечение и инхалационни кортикостероиди, белодробното заболяване продължава напредък с повишена диспнея и намален функционален капацитет, заедно с по-голям обструктивен компромис и прогресивна хипоксемия, особено по време на тренировка, както е показано в таблици 1 и 2, които показват развитието на дихателната функция от 1999 г. насам. За да се контролират дихателните симптоми и да се предотврати белодробна хипертония, пациентът е поддържан със задоволителна бронходилататорна терапия и домашна кислородна терапия, особено по време на амбулация, която, вдишвайки въздух, произвежда в допълнение към значителна диспнея, тежка десатурация, с ограничаване на ежедневните ви дейности.
Настоящият случай съвпада с този, докладван от Farman et al, където 4 от техните 5 случая на стомашна саркоидоза са имали анамнеза за белодробна саркоидоза, диагностицирана 14 до 25 години преди стомашно засягане. По същия начин, 3 случая, съобщени от Levine et al 15, са имали анамнеза за белодробна саркоидоза.
По отношение на компрометирането на дихателната функция, при стероидна терапия не се наблюдава подобрение в спирометрията или в тяхната физическа способност.
В обобщение, този случай описва симптоматичното стомашно участие на саркоидоза при пациент с белодробна саркоидоза. Вероятно поради субклиничната еволюция на храносмилателния компромис или неговите неспецифични симптоми може да е по-често, отколкото се предполага 14 .
ПРЕПРАТКИ
1. Американско торакално общество: Изявление за саркоидоза Am J Respir Crit Care Med 1999; 160: 736-55. [Връзки]
2. Крал TE. Клинични прояви и диагностика на саркоидоза 2007 UpToDate www.uptodate.com [Връзки]
3. Silzbach L, James D, Neville E. Курс и прогноза на саркоидоза по света. Am J Med 1974; 57: 847-52. [Връзки]
4. Friedman M, Ali A, Forum ML. Стомашна саркоидоза: Доклад за случая и преглед на литературата. Саут Мед Дж 2007; 100: 301-3. [Връзки]
5. Alvarez M, Lisboa C, Rodríguez J, Lucchini A, Ferretti R. Белодробна саркоидоза. Rev Méd Чили 1968; 96: 673-82. [Връзки]
6. Acuña M, Herane H. Белодробен медиастинален саркоид. Rev Méd Чили 1947; 75: 556-9. [Връзки]
7. Гарсия Валенсуела Р. Саркоидоза. Болест на гръдния кош и туберкулоза 1960; 25: 144-9. [Връзки]
8. Grau J, Corvalán G, Larraín S, Olguín I. Белодробна саркоидоза. Преглед на 6 дела. Rev Méd Чили 1963; 91: 130-5. [Връзки]
9. Михалович-Вучинич V, Йованович Д. Белодробна саркоидоза. Clin Chest Med 2008; 29: 459-73. [Връзки]
10. Baughman RP, Costabel U, Du Bois RM. Лечение на саркоидоза. Clin Chest Med 2008; 29: 533-48. [Връзки]
11. Akinyemi E, Rohewai U, Tangorra M, Matin A, Abdullah M. Стомашна саркоидоза. J Nati Med Ass 2006; 98: 948-9. [Връзки]
12. FarmAn J, Ramírez G, Rybak B, Lebwohl O, Semrad C, Rotterdam H. Стомашна саркоидоза. Образ на корема 1997; 22: 248-52. [Връзки]
13. Дърводелец HA, Talley NJ. Значението на клинико-патологичната корелация при диагностицирането на възпалителни състояния на дебелото черво: хистологични модели с клинични последици. Am J Gastroenterol 2000; 95: 878-96. [Връзки]
14. Палмър ЕД. Забележка за тихата саркоидоза на стомашната лигавица. J Lab Clin Med 1958; 52: 231-4. [Връзки]
15. Levine Ms, Ekberg O, Rubesin SE, Gatenby RA. Стомашно-чревна саркоидоза: находки от рентгенография. ARJ 1989; 153: 293-5. [Връзки]
Получено на 30 декември 2008 г. Одобрено на 28 април 2009 г.
Кореспонденция на: Д-р Кармен Лисабоа. Отдел по респираторни болести, Pontificia Universidad Católica de Chile. Марколета 350, 1-ви етаж. Телефон: 6331541. Факс: 6335255. E-mail: clisboa@med.puc.cl
Цялото съдържание на това списание, с изключение на случаите, когато е идентифицирано, е под лиценз Creative Commons
Бернарда Морин 488, Провиденсия,
Клетка 168, поща 55
Сантяго, Чили
Тел .: (56-2) 2753 5520
revmedchile@smschile.cl
