Вижте статиите и съдържанието, публикувани в този носител, както и електронните резюмета на научни списания към момента на публикуване
Бъдете информирани по всяко време благодарение на сигнали и новини
Достъп до ексклузивни промоции за абонаменти, стартиране и акредитирани курсове
Clínica Las Condes Medical Journal (RMCLC) е научният орган за разпространение на Clínica Las Condes, изключително сложна частна чилийска болница, свързана с Медицинския факултет на Чилийския университет и акредитирана от Съвместната комисия по международната дейност. Това двумесечно списание публикува библиографски прегледи на биомедицинска литература, актуализации, клиничен опит, извлечен от медицинската практика, оригинални статии и клинични случаи, във всички здравни специалности.
Всеки брой е структуриран около централна тема, която се организира от гост-редактор, специализиран в тази област на медицината. Статиите развиват тази централна тема в детайли, като отчитат различните й перспективи и са написани от висококвалифицирани автори от различни здравни институции, както чилийски, така и чуждестранни. Всички статии са подложени на процес на партньорска проверка.
Целта на RMCLC е да предложи екземпляр за актуализиране на първо ниво за здравните специалисти, в допълнение към създаването на помощен инструмент за преподаване и служене като учебен материал за студенти и студенти по следдипломна медицина и всички здравни кариери.
Индексирано в:
Следвай ни в:
- Обобщение
- Ключови думи
- Обобщение
- Ключови думи
- Въведение
- Обобщение
- Ключови думи
- Обобщение
- Ключови думи
- Въведение
- Класификация на вродената белодробна патология
- Бронхиална атрезия
- Вродена малформация на белодробните дихателни пътища (mcvap)
- Вроден лобарен емфизем
- Бронхогенна киста
- Белодробна агенезия, аплазия и хипоплазия
- Синдром на Scimitar
- Белодробна секвестрация
- Общо управление на вродени белодробни наранявания
- Библиография
Вродените белодробни малформации са хетерогенна група промени в развитието на белите дробове, които могат да възникнат на различни етапи на ембриогенезата, засягащи паренхима, артериалното снабдяване, венозния дренаж или да бъдат комбинация от тях. В последно време номенклатурата и класификацията са модифицирани често, така че познаването на патофизиологията и етапа на развитие, в който се срещат, е най-подходящо за разбиране.
Пренаталната диагностика се основава на ултразвук и се подкрепя от ядрено-магнитен резонанс на плода, докато рентгенографията и белодробната КТ са основните инструменти за постнатална диагностика. Клиничната картина е различна - от смърт поради хидропс феталис до пациенти, които остават асимптоматични в продължение на години.
Има пренатални терапевтични алтернативи за пациенти с висок риск от вътрематочна смъртност, а постнаталната ексцизия е най-подкрепяният подход дори при асимптоматични пациенти.
Вродените белодробни малформации са хетерогенна група нарушения на развитието на белите дробове, които могат да възникнат на различни етапи на ембриогенезата, засягащи паренхима, артериалното снабдяване, венозния дренаж или комбинация от тях. В последно време номенклатурата и класификацията се променят често, така че познаването на патофизиологията и етапа на развитие, в който се срещат, е най-подходящо за разбиране.
Пренаталната диагностика се основава на ултразвук и фетална ЯМР, докато белодробната рентгенография и КТ са основният тест за постнатална диагностика. Клиничното представяне е различно, от смъртта на фетален хидропс, до пациентите, които остават безсимптомни в продължение на години.
Има възможности за пренатално лечение за пациенти с висок риск от вътрематочна смъртност, а следродилното отстраняване е поведението с по-голяма подкрепа, дори при асимптоматични пациенти.
Вродените белодробни малформации са разнообразна група от нарушения на бронхопулмоналното развитие и растеж, произхождащи от различните еволюционни етапи на дихателната система. Те могат да засегнат дихателните пътища, белодробния паренхим, белодробното артериално снабдяване, белодробния венозен дренаж или комбинация от тях 1 .
Честотата, съобщена в литературата, е променлива, като варира между 1: 10 000 и 1: 35 000 бременности, но някои автори предполагат, че действителната й честота е по-висока 2,3 .
Тези нарушения са последица от промени в ембриогенезата на белите дробове и дихателните пътища, а видът на лезията и нейната хистология са пряко свързани с времето на бременността и нивото на трахеобронхиалното дърво, при което се появяват.
За да се разберат по-добре различните белодробни малформации, е важно да се знаят етапите на нормалното ембрионално развитие:
-
1.
Ембрионален стадий: настъпва през първите 5 гестационни седмици.
От примитивното черво се развива вентрален (дихателен) дивертикул, откъдето започва развитието на епителната тъкан на цялото дихателно дърво и по-големите дихателни пътища (предназначени да станат 5 лобарни бронхи).
Промените в този ембрионален стадий могат да се проявят като някои от следните белодробни малформации:
-
-
Белодробна, ларингеална или трахеална агенезия
Белодробни кисти (като бронхогенна киста)
Псевдогландуларен етап: между 5-та и 16-та гестационна седмица.
В този период настъпва дихотомичното разклоняване на бронхите, което завършва с образуването на крайни бронхиоли (преацинарни). Мезенхимната тъкан придружава дихателните пътища в тяхното развитие и от нея ще се развият хрущялните, мускулните, лимфните и кръвните структури.
Малформации, които произхождат от този етап са:
-
-
Вродена малформация на белодробните дихателни пътища
Вродена белодробна лимфагектазия
Вродена диафрагмална херния
Каналикуларен етап: между 16-та и 27-та гестационна седмица.
Образуване на ацинуси и развитие на кръвоснабдяването, което се приближава към дихателните пътища. Към края на този етап се появява сурфактант и дишането става възможно с прогресивно изравняване на дихателния епител.
Проблемите на този етап могат да доведат до:
-
-
Сакуларен етап: от 28-та до 36-та гестационна седмица.
Терминалните бронхиоли се превръщат в дихателни бронхиоли и се образуват терминални клъстери, наречени торбички, които позволяват обмен на газ.
Алвеоларен стадий: от 36 седмица до 2-3 години.
Появяват се вторични прегради и образуване на алвеоларни структури, които ще продължат развитието си по-късно.
Промените в сакуларния и алвеоларния стадий могат да доведат до развитието на следните патологии:
-
-
След раждането и прогресивно до 8-годишна възраст настъпва микросъдово съзряване, с изтъняване на алвеоларната стена и формиране на капилярната мрежа, активна хиперплазия, която увеличава броя на алвеолите и накрая алвеоларна хипертрофия, която води до тези структури до крайния им размер 4–7 .
КЛАСИФИКАЦИЯ НА ВРОДЕНАТА ПЛЕМОНАРНА ПАТОЛОГИЯ
Класификацията на вродените белодробни малформации е противоречива, тъй като има различни гледни точки, от които може да се подходи. Някои автори използват ембриологията като основен фактор, за да групират тези промени според етапа на развитие, в който се случват 8. Други експерти категоризират малформациите според техните морфологични и рентгенологични характеристики, като ги разделят на такива, които включват белия дроб като цяло и такива, които го засягат частично 9,10. Понастоящем най-широко използваната класификация е тази на Langston 11, която от патофизиологична гледна точка класифицира малформациите на дихателните пътища на 5 вида: бронхиална атрезия, вродена малформация на белодробните дихателни пътища (бивша кистозна аденоматоидна малформация), екстралобарна бронхопулмонална секвестрация, вродена лобарна хиперинфлация и бронхогенна киста. Тази класификация обхваща приблизително 90% от промените в бронхопулмоналното развитие и растеж, които наблюдаваме в клиничната практика, но оставя други по-редки вродени аномалии, като артериовенозни малформации.
Всички тези форми на класификация имат недостатъка, че на практика различни категории се комбинират или наслагват, така че подход от типа на преобладаващата лезия в малформацията може да бъде по-ясен и по-дидактичен 12,13. По този начин можем да имаме три широки категории: предимно паренхимни лезии, предимно съдови лезии или комбинирани лезии.
Физиопатологията, оценката и управлението на най-подходящите и чести патологии, които наблюдаваме в клиничната практика, са описани по-долу.
1 Бронхиална атрезия
Преобладаващо паренхимна лезия, която разглежда лобарна атрезия, сегментни бронхи (най-често срещаните) или субсегментарни бронхи. Причините му не са ясни, но авторите са предложили съдово увреждане, причинено в някакъв момент от развитието на бронхиалното дърво, като най-вероятната етиология 11,12 .
Описан е често свързан с бронхопулмонална секвестрация и до 70% с вродена малформация на белодробния дихателен път 11,14,15, в зависимост от разликите в степента, нивото и времето на развитие, при които е възникнала бронхиалната обструкция.
Оценка и диагностика. В много случаи еволюцията е асимптоматична, така че диагнозата обикновено е рентгенологична находка при по-големи деца или възрастни 11,16, но удължаването на пренаталния ултразвук и други пренатални изображения е увеличило своята вътреутробна диагноза 14–17 .
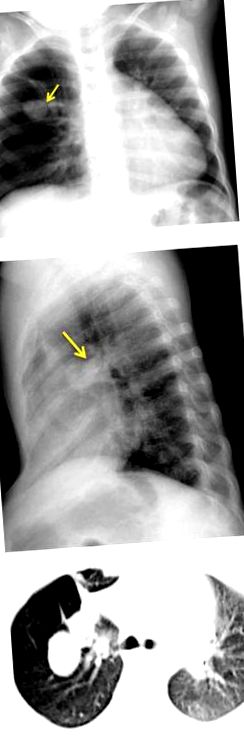
При новородените областта, отдалечена от стресовия сегмент, може да се превърне в ателектаза в резултат на застой на лигавицата. Това изображение на хиповентилирани зони може да бъде объркано с лошо аерирания бял дроб на новородените с малък клирънс на белодробната течност през първите часове от живота, поради което много автори препоръчват да се избягва незабавна радиологична оценка след раждането Компютърни аксиални томографски изображения и 3D реконструкции също могат да бъдат полезни при диагностицирането му 16,18. (Фигура 1).
2-годишно бебе с анамнеза за повтарящи се обструктивни бронхиални симптоми. Rx Tx и белодробната CT показват дясна белодробна маса, съвместима с бронхиалната атрезия.
2-годишно бебе с анамнеза за повтарящи се обструктивни бронхиални симптоми. Rx Tx и белодробната CT показват дясна белодробна маса, съвместима с бронхиалната атрезия.
- ПАТОЛОГ; ПЛУМОНАРНА КОНГА; NITA; ЕВАЛУАЦИ; N И ПЕРИНАТАЛНО УПРАВЛЕНИЕ Las Condes Clinical Medical Journal
- Отслабване след Коледа - списание Vive
- Отслабнете ефективно в нашата клиника против стареене, Коста Рика
- Диетологът Khloé Kardashian разкрива диетата си за трансформация на тялото; Списание
- Хранене; Клиника Томасети