Причини
Причината за СЛЕ не е ясно известна. Той може да бъде свързан със следните фактори:
СЛЕ е много по-често при жените, отколкото при мъжете, от около 10 до 1. Може да се появи на всяка възраст. Въпреки това се появява по-често при млади жени на възраст между 15 и 44 години. В Съединените щати заболяването е по-често при афро-американци, азиатци, африканци от Карибите и американци от Испания.
Симптоми
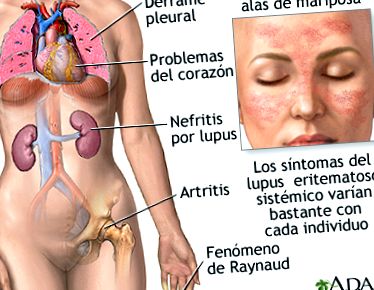
Симптомите варират от човек на човек и могат да идват и си отиват. Всички хора със СЛЕ имат болки в ставите и подуване в даден момент. Някои развиват артрит. SLE обикновено засяга ставите на пръстите, ръцете, китките и коленете.
Други често срещани симптоми включват:
- Мозък и нервна система - главоболие, слабост, изтръпване, изтръпване, гърчове, проблеми със зрението, проблеми с паметта и промени в личността
- Храносмилателен тракт - коремна болка, гадене и повръщане
- Сърце - Проблеми с клапите, възпаление на сърдечния мускул или лигавицата на сърцето (перикард)
- Бели дробове - Натрупване на течност в плевралното пространство, затруднено дишане, кашляне на кръв
- Кожа - язви в устата
- Бъбрек - подуване на краката
- Циркулация - Кръвни съсиреци във вените или артериите, възпаление на кръвоносните съдове, свиване на кръвоносните съдове в отговор на настинка (феномен Raynaud)
- Аномалии на кръвта, включително анемия, нисък брой бели кръвни клетки или тромбоцити
Някои хора имат симптоми само по кожата. Това се нарича дискоиден лупус еритематозус.
Тестове и изпити
За да поставите диагноза лупус, трябва да имате поне 4 от 11 общи признака на заболяването. Почти всеки с лупус има положителен тест за антинуклеарни антитела (ANA). Наличието на положителен ANA тест само по себе си не означава, че имате лупус.
Тестовете, използвани за диагностициране на СЛЕ, могат да включват:
- Антинуклеарни антитела (ANA)
- CSC с диференциално броене
- Рентгенова снимка на гръдния кош
- Креатинин в серум
- Анализ на урината
Може да се направят и други тестове, за да се получи повече информация за вашето състояние. Някои от тях са:
- Панел за антинуклеарни антитела (ANA)
- Допълващи компоненти (C3 и C4)
- Двуверижни ДНК антитела
- Директен тест на Кумбс
- Криоглобулини
- ESRВ и CPR
- Кръвни тестове за бъбречна активност
- Кръвни тестове за чернодробна активност
- Ревматоиден фактор
- Антифосфолипидни антитела и антикоагулант Лупус тест
- Бъбречна биопсия
- Образни тестове на сърцето, мозъка, белите дробове, ставите, мускулите или червата
Лечение
Няма специфично лекарство за СЛЕ. Целта на лечението е да контролирате симптомите си. Сериозните симптоми, засягащи сърцето, белите дробове, бъбреците и други органи, често се нуждаят от специализирано лечение. Всички хора със СЛЕ трябва да бъдат оценени за:
Леките форми на заболяването могат да бъдат лекувани с:
Лечението на най-сериозния СЛЕ може да включва:
- Носете защитно облекло, слънчеви очила и слънцезащитни продукти, когато сте на слънце.
- Потърсете превантивна грижа за сърцето.
- Поддържайте ваксинациите актуални.
- Направете тестове за проверка за изтъняване на костите (остеопороза).
- Избягвайте тютюна и ограничете консумацията на алкохол.
Групи за подкрепа
Групите за консултиране и подкрепа могат да помогнат при емоционалните проблеми, свързани със заболяването.
Очаквания (прогноза)
Резултатът за хората със СЛЕ се подобри през последните години. Много хора със СЛЕ имат леки симптоми. Колко добре се справя човек зависи от тежестта на заболяването. Повечето хора със СЛЕ ще трябва да приемат лекарства дълго време. Повечето от тях ще изискват прием на хидроксихлорохин за неопределено време. В Съединените щати обаче СЛЕ е една от 20-те водещи причини за смърт при жени на възраст между 5 и 64 години. Изследват се много нови лекарства за подобряване на резултата при жени със СЛЕ.
Болестта има тенденция да бъде по-активна:
Възможни усложнения
Биопсия на бъбреците се прави, за да се установи степента на увреждане и да помогне за насочване на лечението. Ако нефритът е активен, е необходимо лечение с имуносупресивни лекарства, включително високи дози кортикостероиди заедно с циклофосфамид или микофелонат.
ДРУГИ ЧАСТИ НА ТЯЛОТО
SLE може да причини увреждане на много различни части на тялото, включително:
- Кръвни съсиреци в артериите или вените на краката, белите дробове, мозъка или червата
- Унищожаване на червените кръвни клетки или анемия от дългосрочно (хронично) заболяване
- Течност около сърцето (перикардит) В или възпаление на сърцето (миокардит или ендокардит)
- Течност около белите дробове и увреждане на белодробната тъкан
- Проблеми с бременността, включително спонтанен аборт
- Удар
- Увреждане на червата с коремна болка и запушване
- Възпаление на червата
- Изключително ниски тромбоцити в кръвта (тромбоцитите са необходими за спиране на всяко кървене)
- Възпаление на кръвоносните съдове
LES И БРЕМЕННОСТ
Както СЛЕ, така и лекарствата, използвани за СЛЕ, могат да навредят на плода. Говорете с вашия доставчик, преди да забременеете. Ако забременеете, намерете доставчик, който има опит с лупус и бременност.
Алтернативни имена
Дисеминиран лупус еритематозус; ТЯХ; Лупус; Лупус еритематозус; Малат еритем - СКВ; Дискоиден лупус
Изображения
Препратки
Arntfield RT, Hicks CM. Системен лупус еритематозус и васкулитидите. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Спешната медицина на Росен: Понятия и клинична практика. 9-то изд. Филаделфия, Пенсилвания: Elsevier; 2018: глава 108.
Врана MK. Етиология и патогенеза на системен лупус еритематозус. В: Firestein GS, Budd RC, Gabriel SE, McInnes IB, O'Dell JR, eds. Учебникът по ревматология на Кели и Фирещайн. 10-то изд. Филаделфия, Пенсилвания: Elsevier; 2017: глава 79.
Fanouriakis A, Kostopoulou M, Alunno A, et al. Актуализация от 2019 г. на препоръките на EULAR за управление на системен лупус еритематозус. Ann Rheum Dis. 2019; 78 (6): 736-745. PMID: 30926722 pubmed.ncbi.nlm.nih.gov/30926722/.
Hahn BH, McMahon MA, Wilkinson A, et al. Насоки на Американския колеж по ревматология за скрининг, лечение и управление на лупусен нефрит. Грижа за артрит Res (Hoboken). 2012; 64 (6): 797-808. PMID: 22556106 pubmed.ncbi.nlm.nih.gov/22556106/.
van Vollenhoven RF, Mosca M, Bertsias G, et al. Лечение към целта при системен лупус еритематозус: препоръки от международна работна група. Ann Rheum Dis. 2014; 73 (6): 958-967. PMID: 24739325 pubmed.ncbi.nlm.nih.gov/24739325/.
Йена EY, Сингх RR. Кратък доклад: лупус - неразпозната водеща причина за смърт при млади жени: проучване, основано на популация, използващо национални свидетелства за смърт, 2000-2015. Ревматол за артрит. 2018; 70 (8): 1251-1255. PMID: 29671279 pubmed.ncbi.nlm.nih.gov/29671279/.
Последна редакция 21.01.2020 г.
Превод и локализация от: DrTango, Inc.
- Остра тръбна некроза MedlinePlus Medical Encyclopedia
- Скротални маси MedlinePlus Медицинска енциклопедия
- Ниска кръвна захар - самообслужване MedlinePlus Медицинска енциклопедия
- Медицинска енциклопедия на мастектомия MedlinePlus
- Медицинска енциклопедия MedlinePlus Фокална сегментарна гломерулосклероза