Гастрогастрална фистула като усложнение на стомашния байпас на Roux-en-Y. Лапароскопски подход
Хосе Луис Лейба 1, Юмайра Ернандес 2, Салвадор Наварете Аулестия 3
Университетска болница в Каракас. Централен университет на Венецуела
1 Специалист по обща хирургия. Инструктор. Катедра по клиника и хирургична терапия ? B ?. Медицински факултет. Училище „Луис Разети“. Централен университет на Венецуела.
2 Аспирант резидент по обща хирургия. Университетска болница в Каракас. Хирургическа служба II. Централен университет на Венецуела.
3 Медицински специалист по обща хирургия. Доцент. Ръководител на катедра по клиника и хирургична терапия ? B ?. Медицински факултет. Училище „Луис Разети“. Централен университет на Венецуела.
РЕЗЮМЕ: Представяме случая на пациент с анамнеза за лапароскопски стомашен байпас, който е развил 2 години след интервенцията стомашно-стомашна фистула, характеризираща се с неразрешима коремна болка и незадоволителна загуба на тегло. Извършена е лапароскопска ревизионна операция с частична гастректомия на резервоара и стомашен остатък с нова гастроеюнална анастомоза. Еволюцията беше нормална, симптомите изчезваха и настъпи нова загуба на наднормено тегло.
Ключови думи: Стомашен байпас, лапароскопия, гастрогастрална фистула.
РЕЗЮМЕ: Представяме случай на пациентка с предходен лапароскопски стомашен байпас, която развива две години след операцията гастрогастрална фистула, характеризираща се с неразрешима коремна болка и незадоволителна загуба на тегло. Извършена е лапароскопска ревизионна операция с торбичка и остатъчна гастректомия и нова гастроеюнална анастомоза. Еволюцията на пациента е задоволителна, симптомите са решени и е постигната нова загуба на излишно тегло.
Ключови думи: Стомашен байпас, лапароскопия, гастрогастрална фистула.
ВЪВЕДЕНИЕ
В момента болестното затлъстяване е епидемично заболяване в световен мащаб, а лапароскопският стомашен байпас на Roux-en-Y представлява най-широко използваната техника за постигане на ефективно и дълготрайно лечение (1-4).
Стомашно-стомашната фистула (GGF), комуникация между резервоара и стомашния остатък, е рядко, но потенциално опустошително усложнение, причиняващо неуспех на операцията, като позволява преминаването на храна към стомашния остатък, като по този начин елиминира ограничителния механизъм на стомашния остатък. процес.
Въпреки че лапароскопският подход за ревизия на бариатричните процедури може да се извърши с приемливи нива на заболеваемост в сравнение с пациентите, подложени на лапаротомия (5), лапароскопското хирургично лечение на GFR е техническо предизвикателство, за което се съобщава рядко (6.7).
Целта на тази работа е да докладва първия ни случай на FGG, лапароскопската техника, използвана при нейното разрешаване, и да направи преглед на литературата в това отношение.
ОПИСАНИЕ НА СЛУЧАЯ
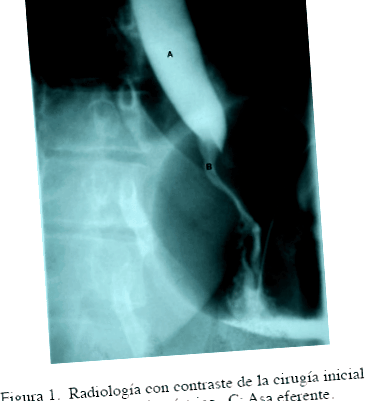
38-годишна пациентка с анамнеза за стомашен байпас в ? Y ? на Roux чрез лапароскопия без усложнения преди две години поради болестно затлъстяване (ИТМ = 40 kg/m 2) (Фигура 1), който се е консултирал за епигастрална болка с умерена до силна интензивност от 2 месеца еволюция, без подобрение въпреки лечението със стомашен антисекреторен и спазмолитично. Физикалният преглед разкрива ИТМ от 34 kg/m 2 за 43% загуба на наднормено тегло и коремна болка при повърхностна и дълбока палпация в епигастриума и левия хипохондриум без дразнене на перитонеума или висцеромегалия.
Проведена е горна храносмилателна ендоскопия, при която се съобщава за преминаване на ендоскопа към стомашния остатък с визуализация на пилора и дванадесетопръстника, без да може да се локализира резервоарът и гастроеюналната анастомоза.
Проведено е изследване на контраста на горната част на храносмилането, при което преминаването на контраста към стомашния остатък се оценява, без да се наблюдава резервоарът или еферентната йеюнална верига. Фигура 2.
Диагностицирана е GFR и гастроеюностомична стеноза и е планирана лапароскопска ревизионна операция.
Хирургична техника
Когато пациентът е в легнало положение, хирургът и операторът застават вдясно от нея, а първият асистент вляво. Към кухината се подхождаше с отворена техника на нивото на предния белег (долната трета от надпъпната средна линия), за да се създаде пневмоперитонеум с CO2 и да се постави 30˚ лапароскоп. Поставени бяха четири допълнителни троакара, 3 от 12 mm, разположени в: средната ключична линия с десния и левия крайбрежен ръб и предната аксиларна линия с левия крайбрежен ръб; плюс един от 5 мм, разположен в пъпния белег.
Проведена е обширна адхеренциолиза, докато се установи еферентната верига, нейната анастомоза с резервоара и стомашният остатък. Остатъкът на нивото на антралната кост се разрязва с 60 mm линейно самозашиващо устройство и еферентната верига на 2 cm под гастроеюналната анастомоза с 45 mm линейно самозашиващо устройство.
По-голямата кривина на стомаха беше деваскуларизирана с помощта на ултразвуков скалпел, докато левият стълб на диафрагмата беше идентифициран, така че остатъкът беше напълно свободен от съдовите си педикули. Резервоарът беше разрязан над гастроеюналната анастомоза, след лигиране на съдовите педикули с по-малка кривина, а хирургическият образец (остатък, FGG, резервоар и гастроеюнална анастомоза) беше отделен блоково. Новата гастроеюнална анастомоза е извършена с помощта на 21-мм режещо кръгло самозашиващо устройство с трансоралната техника, описана в предишни проучвания (8,9).
Хирургическият образец е извлечен през портала, през който е въведено кръглото самозашиващо устройство (лява предна аксиларна линия) с помощта на самоделна пластмасова торбичка и е затворен активен дренаж в близост до гастроеюналната анастомоза, който е екстернализиран през портала, разположен десен горен квадрант. Пневмоперитонеумът е евакуиран и фасцията на 12 мм порталите е затворена.
Пациентът еволюира задоволително и на втория следоперативен ден се извършва радиологично изследване на гастроеюналната анастомоза с водоразтворим орален контраст, като се наблюдава добро преминаване без екстравазация на същото (Фигура 3).
Той представи портална инфекция, разположена в лявата предна аксиларна линия, която беше лекувана с интравенозни антибиотици без последствия.
При тримесечно проследяване пациентът е асимптоматичен, което показва нова загуба на наднормено тегло.
Понастоящем GFR е рядко усложнение след стомашен байпас на Roux-en-Y, с честота от 1% до 6% в зависимост от серията (7,10,11). В миналото байпасът се извършваше без трансекция на стомаха и прекъсване на телбодването се наблюдаваше в до 49% от случаите (10). През 1995 г. Cucchi et al. (11) препоръчват пълното разделяне на стомаха, което е в състояние значително да намали това усложнение.
Етиологията на FGG може да включва няколко причини; непълна стомашна трансекция при създаване на резервоара, наличие на течове в гатроеюналната анастомоза с образуване на абсцес, които се оттичат вътрешно към стомашния остатък, маргинални язви на необоката (гастроеюностомия), които проникват към остатъка и ерозия поради чужди тела като пръстени в стомашната торбичка или кръвоспиращи устройства в хирургически линии за телбод (6,7,11).
При нашия пациент, добрата следоперативна еволюция при първоначалната операция с нормален радиологичен контрол (Фигура 1), ни кара да изключим наличието на анастомотичен теч или непълна стомашна трансекция. Нашата техника не включва пръстени или други чужди тела, така че ние разглеждаме възможна маргинална язва като причина за фистулата, въз основа на историята на болката в епигастриума на пациента.
Времето за представяне е променливо и зависи до голяма степен от етиологията на фистулата.Когато причината се дължи на анастомотични течове или непълна трансекция, представянето е рано, преди първия следоперативен месец; докато в случаите на язви или чужди тела, GFR се появява месеци или години след операцията (6,7).
Пациентите с GFR могат да бъдат асимптоматични и дори да имат добра загуба на наднормено тегло, както се съобщава от Cho et al. (7), така че в тези случаи хирургичното му лечение не е показано.
Най-честите клинични прояви са болки в епигастриума поради непрекъснато дразнене на резервоара и гастроеюнална анастомоза поради преминаване на киселинен секрет от остатъка към резервоара през фистулата; и незадоволителна загуба на тегло, когато ограничителният механизъм на операцията е загубен поради преминаването на храна в обратна посока (резервоар-фистула-остатък) (6,7,12).
Само пациенти със симптоми, които не се повлияват от медицинско лечение и/или такива с недостатъчна загуба на наднормено тегло (
Рентгенологията с орален контраст е избраното диагностично изследване в тези случаи, а храносмилателната ендоскопия може да предостави допълнителна информация като състоянието на гастроеюналната анастомоза и лигавичната повърхност на резервоара (6).
Ревизионната хирургия за FGG трябва да се опита лапароскопски поради по-ниския процент на усложнения, които този подход има в опитни ръце (5). Лечението варира от единично
участък от фистулозния тракт с помощта на автоматично устройство за самозашиване (6), частична гастректомия на стомашния остатък, включително фистулата, както е съобщено от Cho et al. (7), и пълна реконструкция на резервоара и нова гастроеюнална анастомоза с en bloc гастректомия на резервоара-фистула-остатък, както е направено в случая, който описваме.
Малкото доклади за хирургичното лечение на GFR показват високи нива на сложност и непренебрежими нива на заболеваемост (6,7), поради което е направен опит за установяване на някои препоръки, за да се избегне появата му. Пълният разрез и разделянето между резервоара и стомашния остатък е от съществено значение при първоначалната операция, както и използването на някакъв интраоперативен тест за проверка на обезщетението на резервоара и гастроеюналната анастомоза (6,11). Според нашия опит е обичайно да се наблюдава малка площ на телбод без трансекция при последния изстрел на режещия линеен телбод по време на подготовката на резервоара, това съответства на границата на безопасност на инструмента. Нашата практика е да разделим този сегмент със студени ножици, за да гарантираме, че трансекцията е завършена. От друга страна, направихме хидропневматичен тест при всички наши пациенти чрез орогастрална сонда, за да проверим дали няма течове в резервоара или в гастроеюностомията (8,9,13).
Някои автори препоръчват инвагинация на хирургичната линия за телбодиране на стомашния резервоар и остатък (11) и други, като Capella et al. (10), интерпозицията на омента или слепия край на еферентната йеюнална линия между двете линии на телбод. Тези препоръки обаче се основават на ретроспективни анализи с резултати, които не са възпроизведени от други хирурзи. По-специално, интерпозицията на йеюнума може да бъде важна за предотвратяване на развитието на FGG, когато се използват синтетични пръстени в стомашния резервоар, както правят Capella et al. (10).
Големи серии от стомашен байпас на Roux-en-Y обикновено показват ниски показатели на GFR, независимо от използваните технически варианти (14-16), важно е да се спазват препоръките за неговата профилактика поради сложността на хирургичното му лечение.
ЗАКЛЮЧЕНИЯ
FGG е рядко, но трудно управляемо усложнение, чието показание за операция зависи от симптомите. Техниката, за предпочитане лапароскопска, трябва да бъде индивидуализирана във всеки отделен случай, като се вземе предвид състоянието на резервоара и гастроеюналната анастомоза. Важно е да се спазват определени технически препоръки по време на първоначалната операция, за да се сведе до минимум нейният външен вид.
ПРЕПРАТКИ
1. Taubes G. С нарастването на процента на затлъстяването експертите се опитват да обяснят защо. Наука. 1998; 29: 1367-1368. [Връзки]
2. Santry HP, Gillen DL, Lauderdale Ds. Тенденции в бариатричните хирургични процедури. ДЖАМА. 2005; 294: 1909-1917. [Връзки]
3. Buchwald H, Williams SE. Бариатрична хирургия в световен мащаб 2003. Obes Surg. 2004; 14: 1157-1164. [Връзки]
4. Bazian L. Хирургия за болестно затлъстяване: Коя техника работи най-добре? Базирано на доказателства здравеопазване и обществено здраве., 2005; 9: 284-291. [Връзки]
5. Khaitan L, Van Sickle K, Gonzalez R, Lin E, Ramshaw B, Smith CD. Лапароскопска ревизия на бариатрични процедури: възможно ли е? Am Surg. 2005; 71: 6-10. [Връзки]
6. Branco AJ, Kondo W, Nassif LS, Garcia MJ, de Almeida R, Dotti CM. Гастрогастрална фистула: Възможно усложнение на стомашния байпас на Roux-en-Y. JSLS. 2006; 10: 326-331. [Връзки]
7. Cho M, Kaidar-Person O, Szomstein S, Rosenthal RJ. Лапароскопска остатъчна гастректомия: нов подход към стомашно-стомашната фистула след стомашен байпас на Roux-en-Y за болестно затлъстяване. J Am Coll Surg. 2007; 204: 617-624. [Връзки]
8. Leyba JL, Isaac J, Bravo C, Rodríguez L. Лапароскопски стомашен байпас за болестно затлъстяване. Предварително съобщение. RFM. 2004; 27: 125-130. [Връзки]
9. Leyba JL, Navarrete Llopis SA, Navarrete Aulestia SA, Isaac J, Bravo C, Obregón F. Лапароскопски стомашен байпас за болестно затлъстяване. Рандомизирано контролирано проучване, сравняващо две техники за гастроеюнална анастомоза. JSLS. В пресата. [Връзки]
10. Capella JF, Capella RF. Стомашно-стомашни фистули и маргинални язви при стомашни байпасни процедури за намаляване на теглото. Obes Surg. 1999; 9: 22-27. [Връзки]
11. Cucchi SG, Pories WJ, MacDonald KG, Morgan EJ. Гастрогастрални фистули. Усложнение на разделена операция на стомашен байпас. Ан Сург. деветнадесет и деветдесет и пет; 221: 387-391. [Връзки]
12. Carrodeguas L, Szomstein S, Soto F, Whipple O, Simpfendorfer C, Gonzalvo JP, et al. Управление на стомашно-стомашни фистули след разделена операция на стомашен байпас на Roux-en-Y за болестно затлъстяване: Анализ на 1292 последователни пациенти и преглед на литературата Surg Obes Relat Dis. 2005; 1: 467-474. [Връзки]
13. Leyba JL, Isaac J, Navarrete S, Bravo C, Navarrete S, Obregon F. Лапароскопски стомашен байпас за болестно затлъстяване. Техника и резултати при 150 пациенти с проследяване от 3 до 48 месеца. RFM. 2007; 30: 70-73. [Връзки]
14. Schauer PR, Ikramudin S, Gourash W, Ramanathan R, Luketich J. Резултатите променят лапароскопския Roux-en-Y стомашен байпас за болестно затлъстяване. Ан Сург. 2000; 232: 515-529. [Връзки]
15. Blachar A, Federle MP, Pealer KM, Ikramudin S, Schauer PR. Стомашно-чревни усложнения при лапароскопска стомашна байпас на Roux-en-Y: Клинични и образни находки. Рентгенология. 2002; 223: 625-632. [Връзки]
16. Гулд JC, Garren MJ, Starling JR. Поуки от първите 100 случая в нова минимално инвазивна програма за бариатрична хирургия. Obes Surg. 2004; 14: 618-625. [Връзки]
- Възмущение в Китай от обявяването на „яйцата на века“ за най-отвратителната храна в света
- Кибер оръжията на Юджийн Касперски като злонамерен софтуер са новите военни оръжия на държавите от
- Новата еко жена отслабва с био ключ като Verónica Blume
- Храненето като религия (I); Няма да напълнея отново
- Инфографика Как захарта уврежда здравето ви, без да осъзнавате