Вижте статиите и съдържанието, публикувани в този носител, както и електронните резюмета на научни списания към момента на публикуване
Бъдете информирани по всяко време благодарение на сигнали и новини
Достъп до ексклузивни промоции за абонаменти, стартиране и акредитирани курсове
Primary Care е списание, което публикува научни статии, свързани с областта на първичното здравеопазване, и е официалният орган за изразяване на Испанското общество по семейна и общностна медицина. От концептуална гледна точка Първичната грижа приема новия модел на първична здравна помощ, насочен не само към излекуване на болестта, но и към нейната профилактика и насърчаване на здравето, както на индивидуално ниво, така и на ниво семейство и общност . Именно тези нови аспекти определят модела на първично здравеопазване, който е фокусиран върху изследователските трудове, публикувани от вниманието Primary Primary, първото списание за испански оригинали, създадено за събиране и разпространение на научната продукция, произведена от центровете за първична медицинска помощ в Испания. като протоколизиране на грижите, програми за превенция, мониторинг и контрол на хронични пациенти, организация и управление на първичната помощ, наред с други.
Индексирано в:
Index Medicus/Medline, Excerpta Medica/EMBASE, IBECS, IME, SCOPUS, Medes, Science Citation Index Разширен.
Следвай ни в:
Импакт факторът измерва средния брой цитати, получени за една година за произведения, публикувани в публикацията през предходните две години.
CiteScore измерва средния брой цитати, получени за публикувана статия. Прочетете още
SJR е престижна метрика, базирана на идеята, че всички цитати не са равни. SJR използва алгоритъм, подобен на ранга на страницата на Google; е количествена и качествена мярка за въздействието на дадена публикация.
SNIP дава възможност за сравнение на въздействието на списанията от различни предметни области, коригирайки разликите в вероятността да бъдат цитирани, които съществуват между списанията на различни теми.
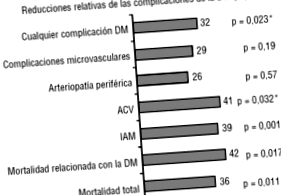
Ползите от лечението на захарен диабет тип 2 (DM2) са свързани с въздействието му върху микроваскуларните и макроваскуларните усложнения, причинени от дългосрочна хипергликемия. Инсулинът е открит през 1929 г., а сулфонилурейните и бигуанидите започват да се използват през 50-те години. По-конкретно, метформин е пуснат на пазара през 1957 г., отбелязвайки 50 години от употребата му в областта на диабета. Но едва през 1998 г. са публикувани резултатите от най-голямото интервенционно проучване, проведено при пациенти с DM2, Проспективното проучване на диабета на Обединеното кралство (UKPDS), което показва, че интензивното лечение на хипергликемия в дългосрочен план може да намали появата на усложнения микроваскуларно заболяване, макар и само в подгрупата пациенти с наднормено тегло, лекувани с метформин, сърдечно-съдова заболеваемост и смъртност 1 (фиг. 1). Публикуването на тези резултати възобнови употребата на това лекарство, което премина от ограничено до понастоящем, което представлява основата за лечение на DM2, както се препоръчва от най-новите насоки за клинична практика 2-4 и стандарта за сравняване на нови лекарства и терапевтични стратегии.
ФИГУРА 1 Ползи от лечението с метформин в проучване UKPDS 1. 1 704 пациенти с наднормено тегло са рандомизирани на конвенционално лечение (411) или интензивно лечение: метформин (342), сулфонилурейни продукти (542) или инсулин (409). CVA: мозъчно-съдов инцидент, DM: захарен диабет; ОМИ: остър миокарден инфаркт. * Значителни разлики по отношение на инсулина и сулфонилурейните производни.
Тази статия ще актуализира доказателствата за ползите от лечението с метформин при DM2 както при монотерапия, така и в комбинация с други перорални лекарства и инсулин, както и нарастващата критика към неговите противопоказания поради риска от лактатна ацидоза.
Фармакологични ефекти на метформин и противопоказания
Механизъм на действие и полезни ефекти
Основният механизъм на действие на метформин е намаляването на производството на чернодробна глюкоза чрез намаляване на чернодробната глюконеогенеза, въпреки че в по-малка степен също така увеличава усвояването на глюкоза в мускулната клетка 5,6. Метформин е единственият препоръчителен бигуанид, както при възрастни, така и при юноши и деца над 10-годишна възраст, тъй като фенформин и буформин имат неприемливо висок риск от лактатна ацидоза 6 .
Ефективността му е подобна на тази на сулфонилурейните продукти (намаление на HbA 1c между 1,5 и 2%), но без да причинява наддаване на тегло или хипогликемия и е свързано с намаляване на кръвното налягане, триглицеридите, общия холестерол и липопротеините с ниска плътност, PAI-1 и други маркери на съдово възпаление 5,6. В неотдавнашен метаанализ на Cochrane не се наблюдава намаляване на теглото при клинични изпитвания, при които то се сравнява с плацебо или диета, но по-ниско увеличение на теглото се наблюдава при изпитвания срещу сулфонилурейни продукти, глитазони или инсулин 5. Елиминира се чрез бъбреците, без да се метаболизира.
График на дозиране и приложение
Трябва да се започне с една таблетка дневно (850 mg) с основното хранене, за да се смекчат стомашно-чревните неблагоприятни ефекти. Дозите трябва да се увеличават на всеки 1 до 2 седмици до максимум 2 или 3 таблетки въз основа на клиничния отговор, тъй като отговорът зависи от дозата. 85% от пациентите постигат максимално намаляване на HbA 1c (2%) с доза от 2000 mg, без да получат допълнителни намаления, когато достигне 2500 mg 6. 2,550 mg обаче са средната дневна доза, използвана в проучването UKPDS 1 .
Най-честият неблагоприятен ефект е стомашно-чревната непоносимост: коремна болка, метеоризъм и особено диария (30%), която е дозозависима, самоограничена и преходна и която обикновено отстъпва при намаляване на дозата на лекарството. 5% от пациентите не понасят дори минималната доза 6. Други ефекти, като металния вкус, са много по-рядко срещани. Дефицитната абсорбция на витамин В 12, наблюдавана при 30% от пациентите, рядко причинява пернициозна анемия.
Най-сериозният неблагоприятен ефект, макар и много рядък, е лактатната ацидоза, която е довела до противопоказанието му при бъбречна или сърдечна недостатъчност и други състояния, предразполагащи към нея (Таблица 1). Лечението трябва временно да бъде спряно в случай на остър миокарден инфаркт (ОМИ), сериозни инфекции и всяка друга ситуация, която предразполага към остра бъбречна недостатъчност или ацидоза (дехидратация, тежка диария). При планирана голяма операция тя трябва да бъде спряна 48 часа преди това. В случай на рентгенологични изследвания с йодиран контраст е достатъчно да го спрете в деня на теста.
Лактатна ацидоза, свързана с метформин
В заключение, броят на случаите на лактатна ацидоза, свързани с метформин, е нисък, като се има предвид широкото използване, което се използва в момента. Фактът, че метформин се използва безпроблемно при пациенти с противопоказания, може да се тълкува като доказателство, че той не причинява лактатна ацидоза 9. Случаите на лактатна ацидоза поради предозиране при млади пациенти със суицидни намерения показват, че натрупването на метформин при бъбречна недостатъчност може да утаи лактатна ацидоза при пациенти в риск. Ако обаче случаите на предозиране бъдат изключени, експертите считат, че повечето случаи не са пряко причинени от метформин 7,9,17 .
Ако противопоказанията на метформин се променят?
Метформин е противопоказан главно в ситуации, предразполагащи към лактатна ацидоза: бъбречна недостатъчност (поради риск от натрупване на лекарства), ситуации, предразполагащи към хипоксия (хронична сърдечна или дихателна недостатъчност), цироза с чернодробна недостатъчност, алкохолизъм и при остри ситуации като дехидратация, AMI или шок (Таблица 1). Може да се предписва при пациенти в напреднала възраст, въпреки че гломерулната филтрация винаги трябва да се изчислява преди, тъй като серумният креатинин не е надеждна мярка за бъбречната функция при възрастните хора, особено при жените.
Ако противопоказанията на метформин се спазват стриктно, голям брой пациенти биха били лишени от предимствата на лечението, така че има много автори, които се застъпват за системното му спиране, тъй като няма достатъчно доказателства, които да го оправдаят 16-20. За McCormack et al 17 ползите от лечението с метформин при пациенти с бъбречна или сърдечна недостатъчност далеч надхвърлят потенциалния риск от лактатна ацидоза.
Метформин и бъбречна недостатъчност
Метформин и сърдечна недостатъчност
Метформин като лекарство от първа линия
Както съвместният документ на Американското (ADA) и Европейското (EASD) общества за диабет относно лечението на DM2 4, така и насоките на Международната диабетна федерация (IDF) 3 разглеждат метформин като лекарство от първи избор в монотерапията, запазвайки другото перорално лекарства и инсулин за комбинирано лечение с метформин (фиг. 2). Тези препоръки и алгоритъмът за лечение са включени в Годишния документ за препоръки за стандартите за грижа ADA за 2007 г. (достъпен на: http://care.diabetesjournals.org/cgi/reprint/30/suppl_1/S4).
ФИГУРА 2 Алгоритъм за лечение на захарен диабет тип. 2006 ADA/EASD Консенсусен документ 4 (достъпен на: http://care.diabetesjournals.org/cgi/reprint/30/suppl_1/S4).
Традиционно се препоръчва да се започне с метформин при пациенти с наднормено тегло и със секретагог при пациенти с нормално тегло. И двата ръководства обаче смятат, че метформинът винаги е изборът, тъй като той има явни предимства пред останалите перорални лекарства, тъй като подобрява чувствителността към инсулин и не води до наддаване на тегло или хипогликемия 3,4 .
За да се разбере дали глитазон може да бъде за предпочитане като първоначално лекарство, е разработено проучването ADOPT (Diabetes Outcome Progression Trial), при което 4360 пациенти с DM2 без предварително медикаментозно лечение са рандомизирани да получават до 8 mg розиглитазон, до 15 глибенкламид и до 2 g метформин 21. 5-годишната кумулативна честота на неуспех на монотерапията (първична крайна точка) е 15% с розиглитазон, 21% с метформин и 34% с глибенкламид, с относително намаляване на риска с 32% (розиглитазон спрямо метформин) и 63% (розиглитазон срещу глибенкламид) . Розиглитазон има по-голямо наддаване на тегло и оток от метформин и глибенкламид, но по-малко стомашно-чревни ефекти от метформин и по-малко хипогликемия от глибенкламид. Въпреки че резултатите от гликемичния контрол изглеждат по-добри при розиглитазон, като се има предвид по-високата цена и по-високата честота на нежеланите ефекти на розиглитазон, метформин продължава да бъде лекарството на първо място.
Комбинирано лечение на метформин с други перорални лекарства
За да се подобри гликемичният контрол, когато монотерапията не успее, всички насоки за лечение предлагат добавяне на второ перорално лекарство 2,3, въпреки че най-новото ADA/EASD 4 предлага добавяне на нощен инсулин на същото ниво (опцията, която счита за най-ефективна), сулфанилурейна (най-евтиният вариант) или глитазон (вариантът с най-нисък риск от хипогликемия) (фиг. 2). Оправданието за комбинирана терапия се основава не само на неуспеха на продължителната монотерапия, но и на факта, че е възможно да се възползвате от синергичния ефект на различните механизми на действие на лекарствата.
ФИГУРА 3 Алгоритъм за лечение на захарен диабет тип 2 в групата GEDAPS. Достъпно на: http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf. В пунктирана линия, други алтернативи за разглеждане. a Ако е противопоказан или не се понася, помислете за други лекарства (обикновено сулфанилурейни продукти). b Помислете за глитазон, ако има коремно затлъстяване: по-нисък риск от хипогликемия, но по-висока цена от сулфонилурейната. c Ако пациентът приема 2 или повече перорални лекарства, поддържайте същата доза метормин и помислете за спиране на останалите. d Обикновено: метоформин плюс сулфонилурейни продукти плюс глитазон.
Асоциация на метформин-сулфонилурейно производно и смъртност
Комбинирано лечение на инсулин с метформин
Когато не се постигне адекватен контрол с 2 или 3 перорални лекарства, най-добрият вариант е да се добави нощна доза инсулин, като същевременно се поддържа метформин, вместо инсулинизация при монотерапия 2-4,6. Наддаването на тегло и хипогликемията са по-малко, отколкото при инсулинизация при монотерапия 2,6. Също така при пациенти, лекувани с две или повече дози инсулин и лош контрол, препоръчително е да се добави метформин, тъй като HbA 1c и нуждите от инсулин са намалени 2,6 .
Понастоящем метформинът е лекарството с първи избор при DM2, както е признато от основните насоки за клинична практика, и е ефективен както при монотерапия, така и във връзка с други перорални лекарства или инсулин. Неговите доказани ползи по отношение на сърдечно-съдови усложнения и смъртност, наблюдавани в UKPDS, и по-ниският риск от хипогликемия и наддаване на тегло, който той представлява в сравнение с други терапевтични възможности, го правят за предпочитане при всички пациенти с DM2. По отношение на противопоказанията на лекарството, те вероятно трябва да бъдат модифицирани, тъй като рискът от лактатна ацидоза е подобен на риска от други антидиабетни лекарства, дори когато техните противопоказания не се спазват. Тъй като обаче лактатната ацидоза е толкова сериозно усложнение, тя не трябва да се предписва при тежка бъбречна недостатъчност (гломерулна филтрация).
• Метформин е лекарството на първо място както при пациенти със затлъстяване, така и при пациенти с нормално тегло и е ефективен както при монотерапия, така и във връзка с други перорални лекарства или инсулин.
• Различни наблюдателни проучвания показват, че пациентите, лекувани с метформин, имат по-ниска обща и сърдечно-съдова смъртност от тези, лекувани с други перорални лекарства или инсулин.
• Многобройни наблюдателни проучвания показват, че рискът от лактатна ацидоза, свързана с метформин, е много нисък и не е по-висок от този на други перорални лекарства, въпреки факта, че той се използва при значителен процент от пациентите, където теоретично е противопоказан.
• Предвид тежестта на лактатната ацидоза, метформин трябва да се избягва при тежка бъбречна недостатъчност (гломерулна филтрация). • Комбинацията сулфонилурейно-метформин е комбинацията с най-голям опит при употреба, най-ниска цена и най-висока ефективност, въпреки че ползите не са добри установен в дългосрочен план.
Център за първична грижа La Mina. Каталунски здравен институт.
SAP Litoral. Сант Адриа де Бетос. Барселона. Испания.
Мрежа GEDAPS (Изследователска група по диабет в първичната помощ).
- Програма за спазване на диетата при пациенти със захарен диабет тип 2 и нейното въздействие върху;
- Висцерално затлъстяване предиктор за захарен диабет тип 2 и сърдечно-съдови заболявания
- Хранителен план и физическа активност, адаптирани за пациенти със захарен диабет тип II
- Място на GLP-1 рецепторните агонисти при лечението на захарен диабет тип 2
- Новият антидиаб; орални тикози за лечение на захарен диабет тип 2 Медицина