Хипертоничен и хипотоничен синдром
Хипотоничен синдром
Въведение
Хипотоничният синдром съответства на намаляване на мускулния тонус (по-малко съпротивление на пасивна мобилизация) или степен на свиване, което мускулите поддържат в покой, обикновено по генерализиран начин, което се случва от раждането или ранното детство. Обикновено се придружава от променливо закъснение в глобалното психомоторно развитие или предимно двигателно.
Хипотонията съответства на най-честия неврологичен признак при новородени и кърмачета до 6 месеца, проявяващ този синдром за предпочитане в този възрастов диапазон. Няма ясни сведения за честотата на тази патология в страната.
Рискови фактори
Те са свързани с причината, която поражда хипотоничния синдром. Според периода на риска те могат да бъдат групирани в:
- Пренатали: Генетични рискове от родителско кръвно родство и фамилна анамнеза, заплаха от аборт, инфекция на пикочните пътища, прееклампсия, заплаха от преждевременно раждане и преждевременно разкъсване на мембраните. Липса на контрол по време на бременност, инфекции и употреба на вещества (тютюн, ОН, лекарства, наркотици)
- Перинатални: Асфиксия, недоносеност, остър фетален дистрес, дистоцично раждане, раждане, извършено от нетрениран персонал, и аспирация на околоплодната течност.
- След раждането: хипербилирубинемия, гърчове, сепсис, интравентрикуларен кръвоизлив и ниско тегло.
Патофизиология
Тонът се регулира чрез взаимодействие на алфа и гама моторни неврони, чрез нервно-мускулното вретено и сухожилния орган на Голджи.
- Моторните неврони се контролират от импулси от мозъчната кора, базалните ганглии, малкия мозък и багажника (гръбначен, пирамидален, спиноцеребеларен, руброспинален и особено преддверието и ретикулоспиналните пътища, които имат голямо влияние върху тонуса).
- Гама системата поддържа трайно тонуса, основния тон, върху който се добавя активирането на алфа моторни неврони, които отиват директно към мускулните влакна, предизвиквайки свиване.
- Невромускулното вретено в крайна сметка е отговорно за тонуса, въпреки че е повлияно от много различни нервни структури, кора, двигателни центрове на багажника и т.н.
Всяка дисфункция на тези системи ще доведе до промяна в тона. Това може да се дължи на множество причини, както остри, така и хронични и на всяко ниво на нервната система, както централната, така и периферната и скелетната мускулатура.
Етиопатогенеза
Етиологията на хипотоничния синдром е много разнообразна, тъй като най-честите са основните причини, с разпространение 60-80%, докато периферните причини достигат 15-30%.
Централна хипотония
Малформации на ЦНС
Хромопатии и генопатии
Вродени грешки в метаболизма
Доброкачествена вродена хипотония
Периферна хипотония
Болести на моторните неврони
Нарушение на нервно-мускулната трансмисия
Смесена хипотония
Таблица, модифицирана от R. Erazo Torricelli. Неонатална хипотония. Вестник по неврология 2000.
Централна хипотония:
- Хипоксично-исхемичната енцефалопатия е най-честата причина за неонатална хипотония, като обикновено е преходна.
- Вродените грешки в метаболизма могат да се проявят като прогресивна хипотония или остра мускулна дисфункция, дори при рабдиомиолиза или миоглобинурия. Включва нарушения на глюкозата, гликозилиране, липиди, пероксизоми и митохондриален метаболизъм.
- Доброкачествената вродена хипотония се диагностицира ретроспективно. Първоначално новороденото се развива нормално, а след това представя забавено психомоторно развитие, умствена изостаналост или нарушения на обучението. Прогресивно се подобрява и обикновено изчезва в рамките на 10 години. Той не е свързан с някаква очевидна причина.
- Най-честите наранявания на гръбначния мозък са с травматичен произход, свързани със затруднения при изваждането на новороденото по време на раждането. Сърдечните пристъпи са редки и са свързани с катетеризация на пъпната артерия. И двете са редки като причина за хипотония. Те водят до вяла парализа, която може да бъде асиметрична и арефлексия.
Заболявания на долните двигателни неврони:
- Спинална мускулна атрофия: най-честата и тежка е тип 1, известен също като болест на Вердниг-Хофман. Това е постоянна апоптоза на двигателните неврони на предния рог на гръбначния мозък и багажника. Характеризира се с хипотония, тежка мускулна слабост предимно проксимална, глобална арефлексия, коремно дишане и езиково потрепване. Това се случва около третата до четвъртата седмица от живота. Типове 2 и 3, представени по-късно и са по-малко сериозни.
- Синдромът на Мебиус е разстройство, характеризиращо се с частично развитие на 6-ти и 7-ми черепно-мозъчни нерви, което води до парализа на лицето и липса на движение на очите. 50% са свързани с хипотония, БЕЗ риск от рецидив на семейството. Вродената лицева диплегия е свързана с парализа на шестия нерв. Той може да компрометира: булбарни двойки, произвеждащи апнеи, ларингеален стридор и дисфония. Ако е свързано с агенезис на пекторалис майор, говорим за Sd. От Мебиус-Полша.
Полиневропатии:
- Наследствена сензорно-двигателна невропатия III: (Déjerine-Sottas), предизвиква дистална арефлексия и слабост.
- Вродената хипомиелинизираща невропатия се характеризира с изключително намалена скорост на двигателна проводимост, хиперпротеинова гръбначномозъчна и нервна биопсия с аксони без миелин.
Невромускулно кръстовище:
- Преходна неонатална миастения възниква поради прехвърлянето на антитела от майката миастеница към новороденото, само при 10-15% от децата на миастеничните жени. Характеризира се с представяне на хипотония, мускулна слабост и дихателен дистрес през първите 48 часа от живота. Дава между 1-8 седмици живот с лечение с антихолинестераза.
- Вродените миастенични синдроми се появяват поради неуспех в синтеза на рецептори или в дефекти на освобождаване на невротрансмитер (Ach). Те могат да причинят тежка хипотония и апнеи. Има декрементен отговор на повтаряща се стимулация, но БЕЗ Anti Ach Receptor антитела.
- Детският ботулизъм се произвежда от токсичността на спорите на Clostridium botulinum, които блокират освобождаването на Ach при деца на възраст под 1 година. 10% от случаите са причинени от поглъщане на мед, така че той е противопоказан до тази възраст. Той произвежда запек, слаб плач, хипотония и черепни невропатии. Подобрява се спонтанно между 2-12 седмици, само с общи мерки.
Миопатии:
Смесена хипотония:
- Смесените миопатии по-често водят до централна хипотония, но когато те включват долния двигателен неврон поради интрамедуларни процеси или дисрафии, те могат да бъдат придружени от периферна хипотония.
- Смесените митохондриопатии съответстват на миопатия плюс невропатия, свързана с нисък ръст, сензоневрална загуба на слуха и регресия на психомоторното развитие.
Физиопатологична класификация
В зависимост от засегнатото невронално ниво хипотоничният синдром може да бъде класифициран в 3 вида:
- Централна хипотония: засягане на първия двигателен неврон, в мозъчния ствол или гръбначния мозък.
- Периферна хипотония: засягане на втория двигателен неврон, в предния рог и мозъчния ствол, периферен нерв, нервно-мускулна връзка и мускул.
- Смесена хипотония: едновременно централно и периферно засягане.
Клиника и диагностика
Хипотонията може да се прояви клинично изолирано или в рамките на синдром, поради което пълната анамнеза и физическият преглед са изключително важни.
Анамнеза:
Най-подходящите данни, които служат за насочване на вида хипотония и нейната етиология, са следните:
Физически преглед
- Общ физически преглед: важни позата на детето, лицето, теглото, височината, обиколката на главата, ниво на бдителност и взаимодействие с околната среда, характеристики на плача (оценява дихателните усилия), режими на сън, хранене и раздразнителност.
- Сегментарен физически преглед: важно за оценка на формата на главата (изравняване на тила, липса на косми в тилната област), ако има белези или признаци на травма, дисморфизъм или малформации. Извършете фундуса, търсейки промени, предполагащи вродени малформации или инфекции.
Специално внимание трябва да се обърне на неврологичното и мускулно-скелетното изследване: оценете черепните нерви, тонуса, силата, мускулната атрофия, обхвата на ставите, рефлексите, наличието на спонтанни антигравитационни движения, сензорни аномалии и наличие на контрактури.
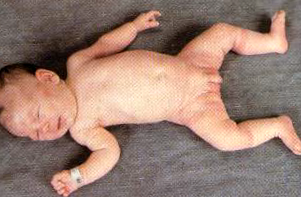
Позиция на жаба: легнало положение с външна ротация и подчертано отвличане на крайниците в покой. Остава в удължаване, а не на флексия.
Вентрална тяга: когато се опитвате да седнете бебето чрез изтегляне от ръцете, главата пада назад.
Хоризонтално окачване или знак „U“: пасивно падане на главата и крайниците, образуващи обърнат U при хоризонтално повдигане.
Вертикално окачване: повдигане на новороденото от подмишниците плъзга между ръцете на проверяващия.
Знак на шал: при изтегляне на горен крайник към контралатералната страна, лакътът пресича средната линия.
Хипермобилност: често свързана с хипотония. Акцентира на отвличане на тазобедрената става, повишена дорсифлексия на глезена, хиперпронация на стъпалото, позиция W при седене и рекурвата.
Критерии за тест и диагностика
Диагнозата на хипотоничния синдром е фундаментално клинична. Посредством анамнезата и физикалния преглед се прави синдромна диагноза и подход към нейната етиология чрез идентифициране на характеристиките на централната, периферната или смесената хипотония.
Лаборатория и изображения
За да се определи специфичната етиология, трябва да се прибегне до лабораторни и образни тестове, в зависимост от подозренията, които показват анамнезата и физическият преглед.
Трябва да се поискат прегледи за всички новородени с умерена до тежка хипотония, за да се изключат системни причини като сепсис, TORCH, метаболитни и електролитни промени, лекарства и токсини.
В случаи на лека хипотония при новородени, можете да изберете да проследите и отложите проучването.
Сред тестовете за искане за изключване на системна патология се открояват следните:
- Хемограма, плазмени електролити, Са +2, Р, магнезий (особено при майки, лекувани за прееклампсия), креатинин, TSH, свободен Т4, гликемия, амоняк, GSV, чернодробна функция, урина, кръв и цереброспинална течност, токсикологични и за титри на токсоплазма TORCH, рубеола, CMV и херпес.
В случай на съмнение за централна хипотония трябва да се поиска следното:
- Невроизображение: ЯМР като първи изпит. ОДУ също е полезен.
- Генетично изследване: кариотип като първи тест.
- Метаболитно проучване: не е проведено на първа линия предвид неговата рядкост.
В случай на съмнение за периферна хипотония трябва да се поиска следното:
- Електрофизиологично проучване: електромиография (много полезно).
- Мускулни ензими: LDH, CK.
- Мускулна биопсия.
- Молекулярно генетично.
Класификация според клиниката