Клиничното представяне на интраперитонеалните сраствания има широк спектър от симптоми в зависимост от местоположението му, степента на ригидност и разпределение в кухината, проявяваща се главно като запушване на стомашно-чревния тракт.
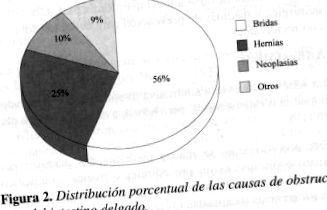
Чревната обструкция, дължаща се на интраперитонеални сраствания, може да бъде частична или тотална, в зависимост от степента на удължаване и скованост на същата, като те са най-честата причина за обструкция (1, 3, 4). Фигура 2 показва процентното разпределение на причините за обструкция на тънките черва при възрастни.
Фланците могат да запушат чревната верига чрез ъгъл, чрез усукване или най-често чрез свиване. Фигура 3 показва трите механизма на чревна обструкция чрез интраперитонеални сраствания.
Запушването на червата поради фланци се появява в различен период след предишна операция.
Мензис съобщава, че приблизително 40% от пациентите му с чревна обструкция са имали анамнеза за операция за по-малко от 12 месеца (5). Фигура 4 показва резултатите от това проучване.
Други автори са докладвали по-рано фланци. Милър отчита 22% между 1 и 2 седмици (29); Санела, 37% за по-малко от 1 месец (30); и Räf, 16% за по-малко от 1 година, наблюдавани при техните 1477 пациенти (12).
Тези променливи данни съответстват на клинично поведение, което е трудно да се предвиди. Предполага се обаче специално предразположение при всеки пациент във връзка с фибринолитичната активност по време на патогенезата на срастванията (28).
Други форми на клинични прояви на фланците са хронична коремна и/или тазова болка, диспареуния и безплодие.
Адхезиите могат да се проявят и като фактор, който затруднява лечението на пациенти с ентерална хранителна подкрепа и ентерокутанна фистула.
Диагностични методи
Диагностичните помощни средства са насочени към откриване на наличието на чревна обструкция, нейното ниво и тежест.
Обикновените коремни рентгенови лъчи и чревният транзит установяват наличието на обструкция, макар и без точно определяне на причината. КТ на корема, освен че предоставя информация за наличието на механична обструкция, може да изключи и други по-редки причини за обструкция, като тумори, хернии и др. (31).
Лапароскопията е едновременно диагностична и терапевтична хирургична процедура за интраперитонеални сраствания (17, 32). Неговата диагностична ефикасност не се оспорва, но като лечение има висока честота на рецидиви (17).
Напоследък се съобщава за използване на ултразвук на коремната кухина с висока разделителна способност за откриване на фланци, неинвазивен метод, който позволява оценка на нови терапевтични и профилактични алтернативи, без да се генерират повече интраперитонеални сраствания (33, 34). Този метод на изследване се състои в откриване на приплъзване на дръжка, по-голяма от 2 cm, чрез движение на диафрагмата или чрез малко компресиране на дръжката с датчика. Ако вътрешностите показват плъзгане по-малко от 1 cm, наличието на висцеропариетални сраствания е много вероятно. По същия начин, ако вътрешностите спонтанно се плъзгат повече от 2 cm, липсата им се заключва безопасно (33, 34). Фигура 5 очертава този диагностичен метод, все още в експериментална фаза.
Има и съобщения за откриване на чревна непроходимост чрез ултразвук с висока разделителна способност. Описаните ехографски находки са косвени признаци на обструкция като разтягане на червата, колапс на чревния сегмент извън стенозата, повишена проксимална перисталтика и свободна интраабдоминална течност. Въпреки това, фиброзните ленти, причиняващи запушването, не могат да бъдат идентифицирани чрез ултразвук. В ретроспективно проучване при 459 пациенти с чревна непроходимост, Truong (35) идентифицира 91% от случаите и успява да разграничи успешно обструкцията на тънките черва и дебелото черво при 71% от тях.
Друг диагностичен метод, който е в експериментална фаза и с обнадеждаващи резултати е прогнозирането на образуването на адхезия с помощта на тъканни маркери (36).
Въз основа на описаната по-рано патофизиологична концепция за образуване на фланец, перитонеалният фибринолитичен капацитет е от решаващо значение и с определено поведение при всеки индивид.
Експериментално се доказва, че образуването на тежки следоперативни интраперитонеални сраствания е в пряка връзка с нивата на тъканите, по-големи от 60 ng/gr на инхибитор на плазминогенов активатор тип I (IAP1) и нива, по-големи от 200 fmol/gr на плазминогенния активатор на тъканния тип инхибитор на комплекс/плазминогенен активатор (APT-IAP комплекс) (36). Следователно измерването на компонентите на фибринолитичната система може да се използва в бъдеще като предиктор за висок риск за образуването на постоперативни фланци.
Хирургично лечение
Общи мерки
Общото лечение на фланците ще зависи от формата на клиничното представяне.
В случаите на частична и преходна обструкция, диетичните мерки, като фракциониране на ястията, използване на препарати, богати на фибри, обилни орални течности и леки лаксативи, имат голяма терапевтична стойност.
В случаите на чревна обструкция поради сраствания се започва неоперативно лечение, ако пациентът не представи хирургични усложнения на обструкция, като чревно удушаване, наблюдавано при 23% от пациентите (37).
Ако консервативното лечение е неуспешно, пациентът трябва да се подложи на лапаротомия за хирургична адхезиолиза и превантивни мерки за избягване на повтарящи се сраствания.
Адхезиолиза
Адхезиолизата е терапевтична алтернатива със задоволителни незабавни резултати, но не в средносрочен и дългосрочен план (17).
Тази процедура се извършва чрез два достъпа: чрез лапароскопия, което е по-малко травматична процедура, показана в случаи на хронични симптоми с индикация за локализирани сраствания (17); и чрез лапаротомия в случаи с по-сложни и остри симптоми, които не отстъпват на неоперативно лечение (5).
Лапароскопията произвежда по-малко сраствания в сравнение с лапаротомията поради по-малкото си хирургична травма, по-малкото излагане на хипотермия, по-малкото контакт с праха от ръкавици и по-малката вероятност за преходна чревна исхемия, тъй като не изисква маневра за изкормване, практикувана в много от лапаротомиите.
Вероятността за образуване на адхезия след адхезиолиза е 90 до 100% (17, 21).
Що се отнася до безплодието, адхезиолизата има променлив процент на успех, както е показано в таблица 2.
По отношение на хроничната коремна болка, дължаща се на фланци, лекувани чрез адхезиолиза, Мюлер (42) през 1995 г. съобщава за пълно облекчение при 47,2% от своите пациенти и със значително подобрение при 36,1%, тоест успех от над 80%, с средно проследяване на 10 месеца.
Що се отнася до хроничната тазова болка, адхезиолизата има успех от около 80% в средносрочен план, както се съобщава от Питърс през 1992 г. (43).
Хирургични техники
В течение на този век са описани множество техники със силно противоречиви клинични резултати. Основният принцип на тези техники е фиксирането на бримките по възможно най-анатомичния и физиологичен начин, така че по този начин да се избегне нов епизод на чревна обструкция, въпреки фланците, които се генерират по-късно.
Приплитането на бримки помежду си и със съответната им мезентерия е техниката, описана от Нобъл през 1937 г. (44) с резултати, които по-късно показват висока степен на заболеваемост и неуспех за предотвратяване на чревна обструкция. Чайлдс и Уилсън съобщават за 4% честота на ентерокутанна фистула, инфекция при 32% и повторна обструкция при 19% (45). Въз основа на тези резултати, Чайлдс предложи нова техника, състояща се от трансмезентериално плакиране (46). Въпреки че тази техника е по-лесна и по-бърза за подготовка, Ragins (47) съобщава, че от гледна точка на подвижността и предотвратяването на симптоматични сраствания тя е много подобна на операцията на Нобъл.
Ендолуминалното плакиране на червата за поддържане на анатомично и функционално положение възможно най-нормално, с непрекъсната декомпресия на червата за повторно разтваряне на адинамичен илеус, чрез поставяне на модифициран катетър на Кантор или Бейкър, е друг интраоперативен метод, който понякога се използва за лечението на клинично значими сраствания (48-50). Тази процедура е показала по-нисък процент на усложнения в сравнение с техниките, описани по-рано. Показанията, предложени от Close за тази процедура, са тези пациенти с чревна непроходимост, подложени на адхезиолиза чрез лапаротомия с крехко или силно разтегнато черво, което не позволява трансмезентериално плакиране на Childs-Phillips, или с генерализиран перитонит (50). Тази процедура обаче крие рискове като перфорация или руптура на контура, персистиращ адимичен илеус и др. Фигура 6 показва проста рентгенова снимка на корема, показваща сонда на Кантор като пазител на червата, като метод за предотвратяване на симптоматични фланци.
Превантивни методи
Широко разнообразие от възможности за профилактика на интраперитонеални сраствания са описани в съвременната хирургическа литература, без да се получат задоволителни клинични резултати.
Хирургична техника
Въпреки че адекватната техника не гарантира предотвратяване на сраствания (11, 16, 17), агресията към нея с прекомерна и груба манипулация на тъканта, с неадекватна хемостаза, продължително хирургично време, най-вероятно ще формира сраствания с клинично значение.
Интраоперативна перитонеална промивка
Най-често използваният кристалоид за измиване на кухината е 0,9% физиологичен разтвор (14), но най-препоръчителен е рингер лактатът, тъй като е разтвор с по-висок буферен капацитет (51).
Кристалоидите обаче са преоценени като превантивни средства чрез следните подходи:
• Те се реабсорбират от перитонеума бързо, за по-малко от 36 часа (52).
• Ремезотелизацията на перитонеума се извършва за 5 до 8 дни.
• Проучването на Fayez описва висока степен на образуване на фланеца (32).
Наличието на кристалоиди в коремната кухина разрежда опсонините и следователно причинява намаляване на опсонизацията и фагоцитозата, което се превежда клинично като по-висока степен на инфекция (51, 53).
Пренареждане на червата
Преместването на червата е често срещана практика сред хирурзите, но липсва ефикасност при предотвратяване на сраствания (14).
Отстраняване на фибринозен ексудат
Тази мярка има за цел да избегне образуването на фибринови отлагания или лизиса му. Използвано е измиване с кристалоиди и протеолитични ензими и в момента се преразглежда (32, 51, 53, 54).
Предотвратяване на фибринови отлагания
Той е насочен към предотвратяване образуването на фибринови отлагания, които пречат на възпалителните медиатори. Антикоагулантите и противовъзпалителните средства са използвани без успешни резултати (55, 56).
Разделяне на повърхността
Тази обработка се състои в отделяне на повърхностите, които трябва да се държат отделно, посредством механичен елемент. Интраабдоминално вливане на декстран, силикон, повидин, вазелин, минерално масло и течен парафин се използва с лоши резултати за предотвратяване на образуването на фланец (57).
Смазване на повърхността
Разтворимият фосфатидилхолин улеснява присъствието на фосфолипиден слой, който действа като интеразна смазка и експериментално е доказано, че намалява образуването на интраперитонеални сраствания (27).
Инхибиране на пролиферацията на фибробласти
Използват се антихистамини, стероиди или цитотоксични агенти, без успех и с по-висок процент на инфекциозни усложнения (58-60).
Повишена перитонеална фибринолитична активност
Както бе споменато по-горе, мезотелиалните клетки притежават активиращи плазминогена функции (24). Това свойство е важно за предотвратяване на образуването на адхезия. Увреждането на тъканите обаче причинява и освобождаването на инхибитор на плазминогенов активатор 1 и 2 от възпалителни, мезотелиални и ендотелни клетки с последваща загуба на плазминоген активираща активност. Възможно е да се уточни, че тези събития се случват след 6 до 12 часа (25, 26).
Рекомбинантен тъканен плазминогенен активатор е използван, експериментално с успех, за увеличаване на фибринолитичната активност, която обикновено се проявява при перитонеалния ремонт (7, 61).
Намалено увреждане на мембраната
Използвани са антиоксидантни средства като витамин Е и метиленово синьо, за да се сведе до минимум наличието на свободни радикали, които водят до по-голямо увреждане на клетъчната мембрана и следователно се получава намаляване на образуването на сраствания, доказано досега в експериментални проучвания върху животни (9, 62).
Бариерни методи за предотвратяване на адхезията
Описани са два вида бариери: ендогенна тъкан, като присадки на яйчници, перитонеални присадки или фетални мембрани, с разочароващи резултати; и бариери от екзогенен материал като желатин, пластмаса, фотополимеризуем гел (Flowgel®), мембрани Gore-Tex®, гумени листове, окислена целулозна мембрана (Interceed®) и карбоксиметилцелулозна мембрана с натриев хиалуронат (Sepra-film®) (57).
Първоначално се използват политетрафлуоретиленови мрежи (63, 64), търговски известни като Gore-Tex®, както и каучук, пластмаса и метални листове (57), но те представляват няколко ограничения като тяхната небиоразградимост, необходимост от фиксиране към тъкан чрез конци, водещи до допълнителна перитонеална травма и много лоша маневреност.
Впоследствие се предлага регенерирано окислено целулозно съединение като Interceed (TC7) ®, което приема формата на гел след 8 часа след прилагането му. Той се абсорбира напълно за 28 дни и съдържа антибактериални свойства in vivo (53, 65). Понастоящем се препоръчва само за тазова хирургия (66-68), тъй като няма проучвания по коремна хирургия и следователно F.D.A. не го е одобрил за тази цел (53). Той има недостатъка, че е частично денатуриран от кръвта, което изисква изчерпателна хемостаза по време на прилагането му (53, 68). Ако цветът на мембраната стане черен, това показва такъв феномен. Фигура 7 показва приложението му под перитонеума за профилактика на висцеропа-риеталните фланци. Това съединение се предлага в нашата среда.
Бариерният метод, който понастоящем е по-широко използван за своята ефикасност при предотвратяване на сраствания в коремната хирургия, доказан от експериментални проучвания (8, 69), е натриев хиалуронат и карбоксиметилцелулозно съединение (Seprafilm®) (70).
Добавянето на натриев хиалуронат осигурява по-дълъг живот на метилцелулозата преди да се абсорбира и освен това изглежда предотвратява денатурирането на кръвта.
Това съединение е резорбируемо, биосъвместимо, нетоксично, неимуногенно, не денатурира в присъствието на кръв и не изисква шев за фиксиране. Методът му на нанасяне изисква отделяне на защитен лист, който е прикрепен към плата по време на нанасяне, който трябва да е възможно най-сух (53, 70). Той също така се превръща в гел 8-12 часа след прилагането и се абсорбира в рамките на 28-32 дни (53, 70).
Кореспонденция:
Доктор Алехандро Морено Рохас. Факултет по медицина. Отделение по хирургия, Университет на Антиокия, Меделин, Колумбия.
Имейл: [имейл защитен]
- MRM (Ръчен редуциращ масаж) Клиники за липоскулптура Медицина и естетична хирургия
- Какво трябва да направя първо Кардио или тежести Здраве Списание El Universo
- Метод POSE Намаляване на стомаха без хирургия клиники Doctor Life
- Прояви cl; nicas в 4 случая с болест на Stargardt Revista Mexicana de Oftalmología
- Митове и истини за андропаузата, мъжката менопауза Здраве The Universe Magazine