Вижте статиите и съдържанието, публикувани в този носител, както и електронните резюмета на научни списания към момента на публикуване
Бъдете информирани по всяко време благодарение на сигнали и новини
Достъп до ексклузивни промоции за абонаменти, стартиране и акредитирани курсове
Семейна медицина - SEMERGEN е средство за комуникация на Испанското общество на лекарите от първичната помощ (SEMERGEN) в неговата мисия да насърчава научните изследвания и професионалната компетентност на лекарите от първичната помощ за подобряване на здравето и грижите за населението.
Семейна медицина - SEMERGEN се стреми да идентифицира въпроси относно първичното здравеопазване и предоставянето на висококачествени грижи, насочени към пациентите и/или общността. Публикуваме оригинални изследвания, методологии и теории, както и избрани систематични прегледи, които се основават на съвременни познания за усъвършенстване на нови теории, методи или направления на изследване.
Семейна медицина - SEMERGEN е рецензирано списание, което е приело ясни и строги етични насоки в своята политика на публикуване, следвайки насоките на Комитета по етика на публикациите и което се стреми да идентифицира и отговори на въпроси относно първичното здравеопазване и предоставянето на висококачествени ориентирана към пациента и общностна грижа.
Индексирано в:
MedLine/PubMed и SCOPUS
Следвай ни в:
CiteScore измерва средния брой цитати, получени за публикувана статия. Прочетете още
SJR е престижна метрика, базирана на идеята, че всички цитати не са равни. SJR използва алгоритъм, подобен на ранга на страницата на Google; е количествена и качествена мярка за въздействието на дадена публикация.
SNIP дава възможност за сравнение на въздействието на списанията от различни предметни области, коригирайки разликите в вероятността да бъдат цитирани, които съществуват между списанията на различни теми.
ЕКСПОЗИЦИЯ НА СЛУЧАИТЕ
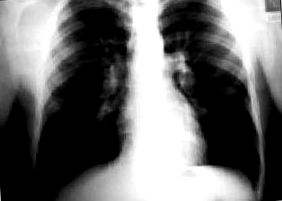
18-годишен мъж, който дойде на консултация поради двуседмична история на суха кашлица, без температура, отхрачване или други свързани симптоми. Сред личните предшественици той не е представил токсични навици, не е имал хирургически интервенции и е представил епизод на Muguet на 16-годишна възраст във връзка с антибиотично лечение. Информатик по професия. При тази консултация нищо не се откроява при физическия преглед и той се подлага на лечение с парацетамол (650 mg/8 h) в продължение на 4 дни. По-късно тя представи остра картина на средно-гръдната болка, която се увеличава с дълбоко вдъхновение. Физикалният преглед и ЕКГ бяха нормални и беше направена рентгенография на гръдния кош. При нея се наблюдава двустранно хиларно удебеляване (фиг. 1).
Фигура 1. Рентгенова снимка на гръдния кош (случай 1)
От този момент нататък пациентът има влошаване на общото му състояние в продължение на 3 седмици, с прогресираща астения, непродуктивна кашлица, предимно вечерна треска и нощно изпотяване.
При физически преглед пациентът е бил в съзнание и ориентиран; имаше бледа кожа и нормално лигавично оцветяване. Тя имаше множествена латероцервикална лимфаденопатия, малки, не болезнени пързалки. Тя не представи оценима надключична или аксиларна лимфаденопатия. Каротидите са били ритмични и симетрични и не е имало вратно нарастване или гуша. При аускултация сърдечната честота беше 90 удара/мин с физиологично удвояване на втория тон. Аускултацията на белите дробове беше нормална. Коремът беше мек и потискащ; Нямаше маси или хепатомегалия, палпираща безболезнен полюс на далака. Изследването на крайниците беше нормално, както и неврологичното. Предвид подозрението за системно заболяване, което причинява състоянието, бяха разгледани нови допълнителни тестове. Субектите, разгледани при диференциалната диагноза, включват инфекциозни, туморни и идиопатични заболявания (Таблица 1).
Направихме анализ на хемограма: хемоглобин 14 g/dl, хематокрит 42%, червени кръвни клетки 4 730 000/µl, левкоцити 6 610/µl (сегментирани 63%; лимфоцити, 21%; моноцити, 11%; еозинофили, 3%), тромбоцити 262 000/µl, ESR 56, йони и нормална химия. Протеинограма: общо протеини 7,67 g/dl, албумин 47%, алфа-1 8,6%, алфа-2 14%. CRP и ASLO нормални. Серологии: Токсоплазма, HIV и CMV отрицателни. EBV IgM отрицателна, IgG положителна серология. Извършен е манту, който е отрицателен.
Предвид лошото общо състояние на пациента, ние го насочихме към вътрешни медицински консултации на нашата болница за насочване за проучване. Извършено е торакоабдоминално КТ, при което не е открита аксиларна лимфаденопатия, показващо множество медиастинални, преваскуларни, претрахеални, ретрокавални, над и инфракариални лимфни възли и двустранни хиларни лимфни възли, някои по-големи от 1,5 cm (фиг. 2). В белодробния паренхим се визуализира малък нодуларен образ в средния лоб, който е трудно да се класифицира, леки признаци на прекапилярна белодробна хипертония и дискретна хепатомегалия с гладка граница и хомогенна плътност, без да се наблюдава коремна лимфаденопатия. С оглед на резултатите бяха проведени медиастиноскопия и биопсия на лимфни възли с патологична анатомия, която разкри грануломатозна реакция с модел, предполагащ саркоидоза.
Фигура 2. Торакоабдоминална КТ (случай 1)
Диагнозата беше саркоидоза и лечението с дексаметазон беше установено в доза от 30 mg на всеки 12 часа за първи период от месец и половина. През този период пациентът е имал благоприятна симптоматична и радиологична еволюция. При последващия аналитичен контрол параметрите са в рамките на нормалността, включително ангиотензин конвертиращия ензим (АСЕ) от 40,9, използван при проследяването като маркер на активността на заболяването.
22-годишна жена, която се е консултирала за кожни лезии на долните крайници.
Личната й история включва пушене на 20 цигари на ден и случайно пиене на алкохол (по-малко от 40 g на доза), без да представя друга интересна история.
Той идва на консултация за представяне на снимка на суха кашлица без температура, болка в гърдите или отхрачване. Той също така споменава, че за около 2 месеца е забелязал кожни лезии на долните крайници, както на глезените, така и на прасците, понякога болезнени.
При физикален преглед пациентът е в добро общо състояние, афебрилен, добре хидратиран и перфузиран. Той има възли с диаметър около 5 см, с не много добре очертани ръбове, някои яркочервени, а други по-лилави, вдлъбнати по глезените и двата крака, леко болезнени и с асиметрично разпределение. Неврологичното изследване е нормално, както и сърдечно-белодробната аускултация. Коремът е мек и не показва маси или мегалия. Никъде не се осезава лимфаденопатия. Пациентът е диагностициран с еритема нодозум и е започнато лечение с напроксен, 500 mg на всеки 12 часа.
При допълнителните тестове лабораторните тестове бяха нормални, ревматоидният фактор отрицателен, протеинограмата и имуноглобулините нормални, ANA отрицателни и ACE нормални. Рентгенографията на гръдния кош показва двустранно удебеляване на хилари без други ценни промени.
След извършване на рентгенова снимка на гръдния кош и със съмнение за саркоидоза, пациентът е насочен към болницата за препоръки за вътрешни медицински консултации, за да продължи изследването. Направено е торакоабдоминално КТ, при което не се наблюдава аксиларна лимфаденопатия. На медиастинално ниво се наблюдава лимфаденопатия в предсъдовото и претрахеалното пространство, ретрокавалната и дясната паратрахеална област, както и двустранни хиларни аденопатии и в ацигоезофагеална вдлъбнатина. В белодробния паренхим поразителен е само малък субплеврален инфилтрат в десния горен лоб, без други значителни промени. Фиброоптичната бронхоскопия показва минимално удебеляване на карина между левия долен и горния лоб. Тестовете за белодробна функция бяха в рамките на нормалното.
Проведена е диагностична медиастинокопия, като са получени няколко проби от аденопатии на лимфни възли в дясната претрахеална и паратрахеална области. Биопсията на тези проби е съвместима със саркоидоза.
С клиничната диагноза на саркоидоза без белодробно засягане е започнато лечение с перорални кортикостероиди, като пациентът остава асимптоматичен към днешна дата. Понастоящем не се изисква лечение.
Саркоидозата е мултисистемно заболяване с неизвестна етиология, характеризиращо се с повишен имунен отговор с грануломатозно възпаление на места, където има активност. Разпространението на саркоидоза в Европа е от 10 до 40 случая на 100 000 население. Най-високата честота се наблюдава между 20 и 30-годишна възраст, като е малко по-честа при жените.
Белият дроб е най-често засегнатият орган. Белодробното възпаление започва с активирането на макрофагите, които освобождават интерлевкин-1 и стимулират производството на лимфокини от Т-лимфоцитите. Въпреки активирането на Т-лимфоцитите в белия дроб, кожната анергия възниква като последица от изчерпването на Т-лимфоцитите на периферния помощник 3. Активираните макрофаги и лимфоцити генерират характерни неказеозни епителиоидни клетъчни грануломи в белия дроб, представляващи ключовата патологична находка за саркоидоза.
Повечето пациенти със саркоидоза имат белодробни прояви на заболяването. Диспнея, кашлица, бронхоспазъм и болка в гърдите са прояви, които се различават по отношение на броя и интензивността си и могат да се появят остро или хронично 4,5. Прогресията на процеса може да завърши с белодробна фиброза, като често отчита значителни рентгенологични промени при липса на симптоми.
Могат да бъдат открити различни общи прояви, като общо неразположение, загуба на тегло и треска. Грануломатозното възпаление на саркоидоза може да засегне всеки орган, като първоначалните прояви се характеризират с увеит 6, увеопаротидно възпаление с парализа на лицевия нерв (5% от пациентите, синдром на Heerfordt), спленомегалия, неврологични нарушения, костни заболявания, сърдечни заболявания, лимфаденопатия и кожни лезии ( възлов еритем, лупус пернио, грануломи).
Erythema nodosum е важна остра панникулусна реакция с възпалителен и имунологичен модел, характеризираща се с появата на болезнени и нежни възли в дисталната част на краката. Еритема нодозум е три пъти по-често при жените, а сред причините, които могат да възникнат, са инфекциозни (туберкулоза, кокцидиомикоза, хистоплазмоза и др.), Консумацията на някои лекарства (сулфонамиди, орални контрацептиви) и други образувания, като улцерозен колит и саркоидоза. Най-често са засегнати дисталните крака, но те могат да се появят и на коленете, ръцете и по-рядко на лицето и шията. В патологичната анатомия ще открием остро (полиморфонуклеарно) и хронично (грануломатозно) възпаление в панникула, в околните съдове, в преградата и в съседната мастна тъкан. Спонтанното разрешаване обикновено настъпва в рамките на 6 седмици, но зависи от основната етиология. Лечението се състои от системни противовъзпалителни лекарства, използващи хориоиди в специфични случаи като саркоидоза.
Чернодробни грануломи се откриват при чернодробна биопсия при 70% от пациентите, които може да са безсимптомни и да имат нормални чернодробни функционални тестове. Хепатомегалия се открива при по-малко от 10% от пациентите, като тежка и прогресираща чернодробна дисфункция с жълтеница е рядкост.
Има промени в рентгенографията на гръдния кош при 90% от пациентите с двустранна хиларна и паратрахеална лимфаденопатия. Белодробната инфилтрация може да бъде дифузна, фина и с вид на шлифовано стъкло и могат да се появят възли, които симулират метастази. Еволюцията е към белодробна фиброза, кистозни промени и дясна сърдечна недостатъчност.
Диференциалната диагноза на хиларно разширяване на рентгеновата снимка на гръдния кош включва заболявания, изброени в таблица 1.
Тестовете на дихателната функция показват рестриктивен модел с намалена дифузия на CO 2 в напреднали стадии.
Други аналитични данни, които могат да се появят, са: хиперурикемия, повишени стойности на GGT и алкална фосфатаза и намаляване на забавената свръхчувствителност.
Тъй като диференциалната диагноза включва лимфоми и гъбични инфекции (хистоплазмоза, кокцидиомикоза), тъканната биопсия с микробиологичен и хистологичен анализ е от съществено значение, ако има симптоми и е показано лечение с кортикостероиди. При повърхностни лезии биопсията е положителна в 85% от случаите. В случаите, когато няма периферни лезии, трябва да се направи трансбронхиална биопсия или медиастиноскопия 7 .
Активността на АСЕ се увеличава с повече от 2 стандартни отклонения при 60% от пациентите, което отразява повишената активност на макрофагите. Може да бъде повишен и при хистоплазмоза, остра милиарна туберкулоза, хепатит или лимфом, като по този начин липсва специфичност. Други методи, използвани при диагностицирането, са бронхиоалвеоларен лаваж и сканиране на тяло с галий.
Диференциалната диагноза трябва да се направи със следните субекти: туберкулоза, аспергилоза, криптококоза, хистоплазмоза, кокцидиомикоза и болест на Ходжкин.
Оценката на лечението е трудна, тъй като спонтанното подобрение и регресията са често срещани. Понякога хиларните аденопатии и инфилтрати могат да изчезнат, докато в други случаи медиастиналните аденопатии продължават с години без промени. 89% от пациентите без екстраторакална афекция показват рентгенологично възстановяване за 5 години, като 69,7% при тези, които го представят. Прогнозата е по-добра при пациенти с лимфаденопатия, но без рентгенографски данни за белодробно засягане. Най-надеждният показател за благоприятна прогноза за саркоидоза е в случаите, които започват като еритема нодозум.
10% от пациентите развиват тежки увреждания поради увреждане на очите, дихателните пътища или други органи, но смъртността от саркоидоза е по-малка от 3%. Най-честата причина за смърт е белодробна фиброза 5 с кардиореспираторна недостатъчност, последвана от белодробен кръвоизлив поради аспергилом.
Асимптоматични или асимптоматични пациенти не трябва да бъдат лекувани, независимо от рентгенографски или лабораторни находки (анормална активност на АСЕ). Нито едно известно лекарство не предотвратява ефективно белодробната фиброза. Кортикостероидите ускоряват изчезването на симптомите, физиологичните нарушения и рентгенографските промени, но те не променят прогнозата. Началните дози преднизон са 15 до 20 mg на ден, като в някои случаи достигат до 60 mg на ден за една година или повече. Поддържащи дози, преднизон 5 mg/ден, може да са необходими при някои пациенти за контрол на симптомите. В случаи, неподатливи на лечение с кортикостероиди, метотрексат се използва в доза от 2,5 mg седмично.
- Тридесет случая на стронгилоидоза в център за грижи; n първичен; характер; физически и възможни
- SAVALnet - Наука и медицина - Медицински прогрес
- Спешни случаи при потребители на кока; na Интегрална медицина
- Нека следващият блог на семейна и общностна медицинска сестра премине Гонартроза, която не ограничава
- ПРЕПОРЪКИ ЗА ПОДОБРЯВАНЕ НА СЕМЕЙНАТА ХРАНА (AMPA I