Колопроктологията е областта на хирургията, която се занимава с лечение на заболявания, които засягат дебелото черво (дебелото черво), ректума и ануса. По същество може да бъде разделен на два основни раздела: всички състояния, които засягат дебелото черво и ректума (колоректален рак, болест на Crohn, улцерозен колит, дивертикуларна болест, ректоцеле, запек, инконтиненция, устици ...) и тези, които засягат ануса и регион перианален или заобикалящ ануса (хемороиди, кожни клапи или черупчести, перианални и ректовагинални фистули, пилонидален синус или сакрококцигеални фистули, кондиломи, фисури, перианални абсцеси, ...).
В нашето отделение ние лекуваме всякакъв вид патология с най-добрите технически средства и различни хирургични подходи, като извършваме всяка операция на дебелото черво и тънките черва чрез лапароскопия, която намалява броя на усложненията, подобрява постоперативния комфорт и намалява престоя в болницата.
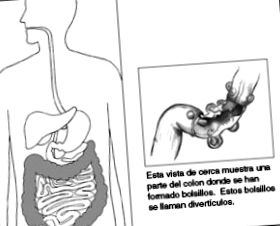
Дивертикулите на дебелото черво са торбички с лигавица, които са хернирали през мускулните слоеве в слабите места в дебелото черво.
Кога трябва да се оперира дивертикула на дебелото черво?
Дивертикулите на дебелото черво трябва да се оперират, когато има усложнения. Най-честите са остро възпаление (дивертикулит), кървене, перфорация или повтарящи се епизоди на дивертикулит.
При спешна операция за дивертикуларно заболяване в повечето случаи интервенцията включва резекция на засегнатия сегмент на дебелото черво и създаване на временна колостомия, която обикновено може да бъде премахната при друга нова планирана операция; Докато планираната операция за дивертикуларна болест се състои от резекция на дебелото черво, където има повече дивертикули и анастомоза (съединение между краищата).
Тази последна планирана операция може да се извърши лапароскопски.
Колоректалният рак се появява, когато нормалните клетки в дебелото черво или ректума се променят и започнат да растат неконтролируемо, образувайки тумор. Туморът може да бъде доброкачествен или злокачествен или раков. В повечето случаи ракът започва като полип (който представлява израстък в стената на дебелото черво или ректума), който с времето става злокачествен. Възможно е да се предотврати образуването на колоректален рак чрез колоноскопии на всеки толкова често и отстраняване на полипи. Има предразполагащи заболявания към колоректалния рак като фамилна полипоза на дебелото черво с безброй полипи в дебелото черво.
Повечето колоректални тумори се наричат аденокарциноми, базирани на клетките на чревната стена, които се дегенерират. Други по-редки тумори са карциноидни, стомашно-чревни стромални тумори (GIST), лимфоми, сквамозни клетки.
Каква е клиниката на колоректалния рак?
Основният симптом на колоректалния рак е кървенето през ануса (ректално кървене), което може да се случи с кръв, смесена с изпражненията или червена кръв в тумори, най-близки до ануса. Понякога дебютира без кървене. Друг път чревна непроходимост се дължи на растежа на тумора в лумена на дебелото черво, който в крайна сметка го затваря напълно, причинявайки запек, раздуване на корема и гадене/повръщане. Отслабване. Липса на апетит. Умора.
Как се диагностицира колоректалният рак?
Основният диагностичен тест за диагностика на колоректален рак е колоноскопията, която позволява визуализиране на местоположението на тумора и вземане на биопсии за окончателна патологична диагноза. Ако не може да се извърши пълна колоноскопия, може да се направи радиологичен тест като бариева клизма с контраст или виртуална колоноскопия.
В допълнение към колоноскопията е необходимо да се извърши разширено проучване, за да се знае дали ракът е ограничен само до дебелото черво или ректума, или, напротив, има локорегионални или отдалечени метастази в други органи. Тези тестове включват торакоабдоминална компютърна аксиална томография (CT), пълен анализ със специфични туморни маркери, а в случай на рак на ректума и аналния канал се извършва ядрено-магнитен резонанс на таза (MRI).
В зависимост от локализацията на колоректалния рак трябва да се извърши различна операция и в зависимост от степента на удължаване да се завърши лечение с химиотерапия, лъчетерапия или и двете. Класически колоректалният рак може да бъде разделен на 5 зони в зависимост от местоположението му: възходящо дебело черво, напречно дебело черво, низходящо дебело черво, сигмоидно дебело черво и ректум. По принцип всички колоректални ракови заболявания, които не са много близо до ануса, водят до отстраняване на повече или по-малко широк сегмент на дебелото черво с анастомоза. Въпреки това, ниско ректалните тумори включват отстраняване на апала на аналния сфинктер и окончателна колостомия.
Възпалителното заболяване на червата (IBD) включва два вида хронични заболявания, които засягат червата: улцерозен колит (UC) и болест на Crohn (CD). И двете се проявяват с пристъпи на активност, по време на които се появяват характерните симптоми (хронична диария, спазми, болки в корема, треска и загуба на тегло) и периоди без симптоми, при които пациентите могат да водят нормален живот.
При UC има възпаление под формата на язви, които са повече или по-малко дълбоки в зависимост от тежестта на заболяването, но без да излизат извън стените на храносмилателния тракт, разположени в лигавицата на дебелото черво (дебелото черво) и много често също в ректума.
Въпреки че CD много често засяга дебелото черво, той също така засяга окончателното разтягане на тънките черва (илеум) и може също да причини възпаление на всяка област на храносмилателния тракт от устата до ануса. Възпалението започва с рани, които с течение на времето могат да се разязвят и да се превърнат в стесняване на стената на храносмилателния тракт или фистули, които понякога могат да преминат през всичките му слоеве и да достигнат до други съседни структури.
Кога да се оперира IBD?
Основното лечение е да се контролират огнищата на болестта чрез фармакологично лечение.
Пациенти с UC: обикновено се предписват аминосалицилати (от групата 5-ASA и производни на салицилова киселина) като сулфасалазин или месалазин. Някои пациенти с по-тежко заболяване може да се нуждаят от други лекарства с имуносупресивен ефект като азатиоприн, 6-меркаптопурин или метотрексат и в някои случаи по-нова група лекарства като анти-TNF (инфликсимаб или адалимубаб).
Пациенти с CD: аминосалицилатите не са показани за облекчаване на симптомите при епизоди на активност и обикновено имат по-малко индикации, отколкото при UC. Обикновено се предписват перорални кортикостероиди и в някои случаи са необходими и имуносупресивни лекарства и анти-TNF лекарства.
Хирургично лечение е оставено за случаи, в които болестта не може да бъде овладяна с лекарства. Това е по-необходимо при пациенти с CD; Около 80% от тези пациенти ще се нуждаят от хирургично лечение след 20 години заболяване с чревни резекции, с възможния недостатък, че заболяването може да се повтори. Въпреки това, при пациенти с UC операция на дебелото черво (колектомия) може да бъде лечебна в червата, въпреки че симптомите, разположени извън храносмилателната система, могат да продължат.
Това е херния на предната стена на ректума към задната част на вагината, като се появява маса, която може да излиза през нея. Често се свързва с пролапс на други структури на тазовото дъно (шийка, матка, пикочен мехур).
Основните симптоми са запек, непълна евакуация, анална инконтиненция, чувство на тегло, болка при полов акт (диспареуния), вагинални лезии, пролапс на гениталиите ...
В зависимост от екстериоризацията те могат да бъдат разделени на няколко степени:
- Степен I: Най-дисталният ръб на пролапса (Bp) е над химена.
- Степен II: Най-дисталният ръб на пролапса се спуска до химена или по-малко от 1 см под него.
- Степен III: Точка Bp изпъква повече от 1 см под химена.
- IV степен: пълна вагинална еверзия.
Как се оперира ректоцеле?
РЕКТОЦЕЛА, СВЪРЗАНА С ВАГИНАЛЕН ПРЛАПЛАС
Хистеректомирани пациенти:
Произвежда се от спускането на вагиналния свод, което "влачи" ректума.
Важното е да се фиксира вагиналният купол:
- Вагинален път, запазен за възрастни жени, свързващ операцията, необходима за предния отдел.
- Коремен път, чрез лапароскопска или отворена колпосакропексия, фиксиране на ректума и влагалището чрез имплантиране на мрежа, фиксирана към сакралния нос.
Пациенти с матка:
- Пациенти с хистероцеле, ректоцеле и цистоцеле на матката и основната степен III се подлагат на хистеректомия и предни и задни колпорафии.
- В по-малка степен или за запазване на матката се извършва колпопексия на сакрума, като параметрията се задържа с мрежа, фиксирана към дъното на ректовагиналната преграда.
ПОСТЕРИОРНА КОЛПОРАФИЯ: Надлъжно плакиране на ректовагиналната фасция и участък от излишната вагинална лигавица.
Ако произвежда обструктивна дефекация поради ректална инвагинация, резекцията на ректоцеле може да се извърши ендоанално, използвайки техниката на кръговия телбод (STARR-PPH®).
Последни новини
Къде да ни намерите
Скорошни влизания
- Живот след операция за рак
- Здравословна диета след празниците
- Малага към деня
- Грипът
- Остър апендицит: случаят с Isco
Корпоративна социална отговорност
- ХЕРНИЯ ХИРУРГИЯ НА СТЕНИ НА ХОРНИ - Instituto Quirúrgico de Andalucía IQA
- Хирургия за морбидно затлъстяване в Малага - Хирургически институт на Андалусия IQA
- Блог - Страница 7 от 10 - Институт за затлъстяване
- Блог IST - Блог Институт по безопасност на труда - IST Страстен към живота
- ЗАКРИВАНЕ НА КОЛОСТОМИЯ В АСА, ЖУРНАЛ ЗА ХИРУРГИЯ, ЗДРАВЕ, МЕДИЦИНА