Ахалазия и дилатация с пневматичен балон. Опит на педиатрични пациенти.
Д-р. Iacobacci Juan *, López Karolina *, Navarro Dianora *, Nucette Ana *, Colina Nina *, Martínez Marbelia *, Debrot Laura **.
* Педиатрична гастроентерология и хранене. Обща болница д-р Мигел Перес Кареньо. IVSS, Каракас, Венецуела. [email protected].
** Единица за храносмилателна подвижност. Клиничен институт La Florida, Каракас, Венецуела.
Ключови думи: Ахалазия, пневматична дилатация, двигателно разстройство на хранопровода
Ключови думи: Ахалазия, балонна дилатация, разстройство на подвижността на хранопровода.
Получено 2008 г. прегледани Ноември 2008 г. Прието 2009 г.
ВЪВЕДЕНИЕ
Терминът ахалазия означава „неуспех да се отпуснете“. Това е първично двигателно разстройство на хранопровода, характеризиращо се със загуба на перисталтика и неспособност за отпускане на долния езофагеален сфинктер (LES) в отговор на преглъщане (1,2). Честотата е около 1: 100 000, като засяга еднакво жените и мъжете, обикновено между третото и петото десетилетие от живота. По-малко от 5% от пациентите имат симптоми преди юношеството (2). Тази същност е рядка при децата. Честотата му се оценява на 0,1 до 0,3 на 100 000 деца годишно (3) .
Въпреки че точната причина за това разстройство е неизвестна, е наблюдавана загуба на ганглиозни клетки в миентериалния плексус на дисталния хранопровод. На нивото на LES има загуба на инхибиторни неврони, които произвеждат азотен оксид и вазоактивен чревен пептид, което води до неспособност за отпускане на LES в отговор на преглъщане. Инфекцията от вируси или други агенти също е замесена (2, 3) .
Клиниката се характеризира с регургитация, повръщане, дисфагия първоначално до твърди вещества и накрая до течности, загуба на тегло, гръдна гръдна болка, киселини и нощна кашлица (1, 2, 3). Повече от една трета от децата с ахалазия се представят с нощна кашлица и белодробни усложнения, вторични от аспирацията, което е по-често, отколкото при възрастни (3) .
Езофагограмата показва разширен хранопровод с изображение на „птичи клюн“ на дисталното ниво. Ендоскопията показва точковидна кардия, която не се отваря спонтанно и предлага съпротива при преминаването на ендоскопа. Езофагеалната манометрия е основният диагностичен метод, показващ аперисталтика с повишено налягане и/или липса на релаксация на LES (2,3,4). Повечето случаи на детска ахалазия са идиопатични (първична ахалазия) и спорадични, като някои фамилни случаи са свързани с автозомно-рецесивен ген (5, 6). По същия начин е описан синдром, характеризиращ се с ахалазия, нечувствителност към ACTH и липса на сълзоотделяне. Лечението е насочено към симптоматично подобрение, което се получава с нарушаване на кръговите мускулни влакна на долния езофагеален сфинктер (7) .
Това може да се постигне с хирургична миокардиотомия или балонни дилатации. Терапевтичните резултати и при двете техники са сходни, но балонната дилатация има някои предимства: избягва се гръдна или коремна хирургия, намалява престоя в болница и има по-ниска честота на последващ гастроезофагеален рефлукс (8, 9, 10) .
Медицинското лечение с антихолинергици или калциеви антагонисти не е било полезно и конвенционалните дилатации водят само до преходно подобрение с честота от около 6% от перфорация на хранопровода (11,12). Инжектирането на ботулинов токсин е друга налична алтернатива, атрактивна със своята безопасност и ниска цена на лечение, но реакцията е краткотрайна, за което лечението трябва да се повтори, което води до увеличаване на разходите в сравнение с дилатация на балон (13). Въпреки неотдавнашния напредък в лапароскопската хирургия, която позволява миотомия да се извършва с по-ниска честота на усложнения и по-кратък престой в болница (14), пневматичната дилатация продължава да бъде първата терапевтична възможност за ахалазия в много болнични центрове (10, 13, 15, 16 ) .
Целта на това проучване беше да се докладва опитът с пневматична дилатация за лечение на ахалазия при деца в отделението по детска гастроентерология и хранене на болница „Мигел Перес Кареньо“ (Каракас, Венецуела), в периода между януари 2000 г. и декември 2007 г.
ПАЦИЕНТИ И МЕТОДИ
Отговорът на балонна дилатация се счита за отличен, добър или лош, когато оценката на симптомите намалява съответно със 75%, 50% или по-малко от 50%. Изисквано е информирано съгласие от родителите на пациентите за извършване на пневматична дилатация.
ПРОЦЕДУРА НА ДИЛАЦИЯ
При седация с интравенозно приложение на Мидазолам и Меперидин е извършена горна храносмилателна видео ендоскопия (Fujinon Equipment 4400 Series с 8,2 mm EG-450PE гастроскоп) за поставяне на пневматичния или балонен дилататор (Boston Ciaching, Microvasive Rigiflex 30 mm). При флуороскопско зрение дилататорът се въвежда през водача и правилното му положение се проверява на нивото на долния езофагеален сфинктер и въздухът се надува бързо, при налягане от 9 PSI, поддържайки налягането на балона за 1 минута, Инсуфлация е повторени общо 3 пъти при всеки пациент, за да се гарантира нарушаването на най-големия брой мускулни влакна на сфинктера. Непосредствено и след процедурата е направена водоразтворима контрастна езофаграма, за да се изключи наличието на руптура на хранопровода. Пациентите бяха приети в Спешната служба за деца за наблюдение в продължение на 24 часа и повторна оценка.
АНАЛИЗ НА ДАННИ
Данните бяха обработени с помощта на честоти, проценти и теста Chi квадрат (X2). Прието е ниво на доверие p
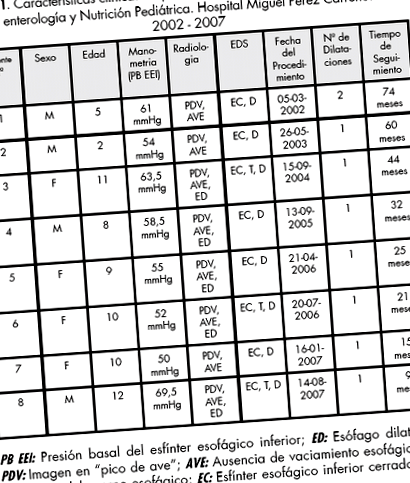
Общо 8 пациенти са били включени в периода на изследване. Таблица 1 показва клиничните характеристики на изследваните пациенти. Нямаше преобладаване на пола. Средната възраст е била 8,3 години (2-12 години). Никой от пациентите не е получил предварително медицинско или хирургично лечение. 100% от пациентите проявяват дисфагия и регургитация. 2/8 пациенти (25%) също се позовават на ретростернална болка, а само 1 пациент (12,5%) споменава киселини. 7/8 (87,5%) от пациентите са имали леко или умерено хронично недохранване. При 4/8 (50%) от децата диагнозата на нисък ръст е свързана с диагнозата недохранване и във всички случаи те са пациенти с хронично недохранване. В един случай се появява рецидивираща пневмония, Таблица 2.
Таблица 3 показва резултатите от оценката на тежестта за симптомите на дисфагия, регургитация, гръдна гръдна болка и киселини. Трябва да се отбележи, че симптомите, които се проявяват по-често, са и тези, които регистрират най-високия индекс на тежест при пациентите. Всички извършени процедури са проведени задоволително, без усложнения. В езофаграмата не са установени езофагеални лезии. При 3/8 (37,5%) деца се наблюдава интензивна гръдна гръдна болка, след завършване на процедурата е показана интравенозна аналгезия (кетопрофен: 1 mg/Kg/доза) с благоприятен отговор.
Течна диета е започнала 4 часа след процедурата при всички пациенти, само едно дете е имало повръщане в началото на храненето, така че пероралният път е спрян, показана е единична доза антиеметик (Метоклопрамид: 0,25 mg/Kg/доза ), с рестартиране на храненето в 12 часа след процедурата.
Всички пациенти са изписани 24 часа след дилатацията без усложнения. Средното проследяване е 35 месеца (диапазон от 9 до 74 месеца). При изследване на честотата и интензивността на най-честите симптоми е установена значителна разлика в подобряването на симптомите преди и след разширяване на хранопровода за двете дисфагии (X2 = 49,7776 g.l. 1; p
Таблица 4 показва разпределението на пациентите по отношение на подобряване или изчезване на дисфагия и регургитация през първия месец на проследяване. Таблица 5 показва резултатите за 6 месеца според използвания резултат.
Контролна манометрия на хранопровода се извършва във всички случаи, между 2 и 9 месеца след дилатация (средно 4,5 месеца), с подобрение на средното налягане и остатъчното налягане на LES. При 1 пациент (12,5%) отговорът на първата дилатация не е бил задоволителен, като процедурата се е извършила отново 3 месеца по-късно, с подобрение на симптомите (дисфагия и регургитация), при този пациент контролната езофагеална манометрия е извършена 9 месеца по-късно от първата процедура, показваща подобрение на LES налягането. Досега нито един пациент не е посочил симптоми на гастроезофагеален рефлукс.
В нашата казуистика не е имало полова разлика в разпространението на болестта, което е в съответствие с тази, съобщена от други автори (18, 19). От друга страна, средната възраст по време на лечението в пробата е значително по-ниска от тази, съобщена в повечето проучвания (7,8,9,13,15,16,18,19). .
Никой от пациентите в проучването не е получавал преди това лечение, което контрастира с това, съобщено от Sabharwall et al. които в своя преглед на 76 пациенти установяват, че 30% са получавали предишно лечение с дилатации или операция (20) .
Според нашия опит преобладаващите клинични прояви са от храносмилателния тип, включително дисфагия и регургитация, които се наблюдават при 100% от пациентите. Това е подобно на това, наблюдавано от други автори (17,20). Също така открихме висока честота на респираторни прояви, в съответствие с тази, докладвана от предишни педиатрични серии (3,21). Във венецуелска педиатрична серия се съобщава за комбинация от храносмилателни, дихателни и прояви на загуба на тегло, много подобна на тази, установена в настоящото проучване (22) .
По отношение на манометрията след процедурата, във всички случаи се наблюдава подобрение на същата, характеризираща се с намаляване на средното и базалното налягане на LES. Това е подобно на това, съобщено от Torres et al. (22). в предишна национална педиатрична поредица. Kim et al. (17) съобщават за значително намаляване на налягането в долния езофагеален сфинктер, но те споменават, че това не винаги съответства на очевидно клинично подобрение, което е в контраст с нашето проучване, където клиничното подобрение винаги е имало манометрична корелация. От друга страна, Jankovic et al. (23), отчитат значително намаление на LES налягането в 64% от тяхната казуистика след първото разширение, процент значително по-нисък от установения от нас.
Нашите данни показват добър отговор на пневматична дилатация, с 87,5% задоволителен отговор един месец след процедурата, подобен на този, докладван от Mehta et al. с 81% (24), както и с констатациите на Ramesh et al. (25) които са постигнали 87% подобрение на симптомите на 6 седмици след дилатация; други автори споменават незабавен успех с първото разширение, което варира от 71% до 78% и което се увеличава до 89% с второ разширение (26). При 6-месечното проследяване също наблюдавахме добър отговор, който е еднакво съвместим с това, което беше установено от предишни международни проучвания (24,25). По същия начин е подобно на нашата казуистика, което беше съобщено във венецуелска поредица от 11 пациенти, подложени на пневматична дилатация, където те останаха безсимптомни по време на средно 11,8 месеца проследяване (23). И накрая, национална педиатрична серия (22) съобщава за продължително клинично и манометрично подобрение и адекватно наддаване на тегло, в съответствие с констатациите от настоящото проучване.
Пневматичната дилатация се счита за терапия от първа линия при ахалазия, с добри краткосрочни резултати. От друга страна, досега няма консенсус относно използването на седация и аналгезия, диаметъра на балона, който ще се използва, както и времето за инсуфлация и необходимото налягане (15) .
В предишни публикации са описани някои предсказващи фактори на лош отговор, като възраст под 40 години и мъжки пол (23); според нашия опит обаче всички деца са еволюирали без симптоматични рецидиви до момента. Честотата на перфорация на хранопровода по време на пневматичната дилатационна процедура е около 6% (11,12); обаче серии като Eckardt, et al. отчитат много по-нисък процент, около 1,5% (19). В проучването не е настъпила руптура на хранопровода.
По същия начин докладваната честота на гастроезофагеален рефлукс след дилатации е около 11% (19), но никой от нашите пациенти не е представил това усложнение.
В заключение считаме, че пневматичната дилатация е рентабилна терапия, с добър отговор в краткосрочен и средносрочен план, с ниска заболеваемост. Продължава да бъде терапията на първо място при лечението на педиатрични пациенти с ахалазия.
БИБЛИОГРАФСКА ЛИТЕРАТУРА
1. Vantrappen G, Hellemans J. Лечение на ахалазия и свързаните с нея двигателни нарушения. Гастроентерология 1980; 79: 144-154. [Връзки]
2. Сауд Б, Шийковски Р. Диагностичен подход към дисфагия. Clin Fam Pract 2004; 6 (3): 525. [Връзки]
3. Дел Росарио F; Di Lorenzo C. Ахалазия и други двигателни нарушения. В: Wyllie R; Hyams H. Педиатрична гастроентерология. 2. Изд.2001. 215-224. [Връзки]
4. Gil C, Cano A, Laitouni J, Parada F, Morán B, González N, Mizrachi M, Mendoza S, Morera C. Манометрични находки при ахалазия на хранопровода. GEN януари-март 2003 г .; 57 (1): 26-28. [Връзки]
5. Frieling T, Berges W, Borchard F, Lübke HJ, Enck P, Bienbeck M. Семейна поява на ахалазия и дифузен спазъм на хранопровода. Gut 1988; 29: 1595-1602. [Връзки]
6. Westley C, Herbst J, Goldman S, Wiser W. Инфантилна ахалазия. J Pediatr 1975; 87: 243-246. [Връзки]
7. Fellows IW, Ogilvie AL, Atkinson M. Пневматична дилатация при ахалазия. Gut 1983; 24: 1020-1023. [Връзки]
8. Bennett JR, Barzaga E, Hendrix TR, et al. Лечение на ахалазия чрез пневматична дилатация на кардията. Gut 1968; 9: 727. [Връзки]
9. Marco G Patti, Piero M Fisichella. Влияние на минимално инвазивната хирургия върху лечението на ахалазия на хранопровода: Десетилетие промяна. J Am Coll Surg 2003; 698-703. [Връзки]
10. Кадакия SC, Wong RKH. Градуирана пневматична дилатация с помощта на Rigiflex ахалазийни дилататори при пациенти с първична езофагеална ахалазия. Am J Gastroenterol 1993; 88: 34-38. [Връзки]
11. Patti MG, Pellegrini CA, Arcerito M, et al. Сравнение на медицинска и минимално инвазивна хирургична терапия за първични нарушения на подвижността на хранопровода. Arch Surg 1995; 130: 609-615. [Връзки]
12. Yon J, Christensen J. Неконтролирано сравнение на леченията за ахалазия. Ann Surg 1975; 182: 672- 676. [Връзки]
13. Katz PO, Gilbert J, Castell DO. Пневматичната дилатация е ефективно дългосрочно лечение за ахалазия. Dig Dis Sci 1998; 43: 1973-1977. [Връзки]
14. Nagammapudur S, Balaji, MS. FRCS: Минимално инвазивна хирургия за нарушения на моториката на хранопровода. Surg Clin N Am 2002; 82: 763-782. [Връзки]
15. Mikaeli J, Bishehsari F. Пневматична балонна дилатация при ахалазия: проспективно сравнение на безопасността и ефикасността с различни диаметри на балона. Aliment Pharmacol от 2004 г .; 20 (4): 431-6. [Връзки]
16. KC Chan, SKH Wong. Краткосрочни и дългосрочни резултати от ендоскопска дилатация на балон за ахалазия: 12 години опит. Ендоскопия 2004; 36 (8): 690-694. [Връзки]
17. Kim CH, Cameron AJ, Hsu JJ, Talley NJ, Trastek VF, Pairolero PC, et al. Ахалазия: проспективна оценка на връзката между долното налягане на сфинктера в хранопровода, транзита на хранопровода и диаметъра на хранопровода и симптомите в отговор на пневматична дилатация. Mayo Clin Proc 1993; 68: 1067-73. [Връзки]
18. Farrokhi F, Vaezi M. Идиопатична (първична) ахалазия. Orphanet Journal за редки болести 2007; 2:38. [Връзки]
19. Eckardt VF, Gockel I, Bernhard G. Пневматична дилатация при ахалазия: късни резултати от проспективно разследване. Gut 2004; 53: 629-633. [Връзки]
20. Sabharwall T, et al. Балонна дилатация за ахалазия на кардията: Опит при 76 пациенти. Рентгенология 2002; 224: 719-724. [Връзки]
21. Torres AM, Chacón H. Achalasia при деца: анализ на случаи, свързани с лапароскопска корекция за миотомия на Heller. Клиника на фондация Вале де Лили. Преподобен полковник Анест, юли/септември 2007 г .; 35 (3): p239-242. [Връзки]
22. Torres P, Gómez G, Trejo C, Barra V, Rossomando A, Romer H. Achalasia при деца. GEN 1990; 44 (4): 389-92. [Връзки]
23. Jankovic V, Viera L, Guelrud M, Villegas M. Пневматична дилатация на ахалазия с балон rigiflex polituff 150. GEN 1986; 40 (2): 59-62. [Връзки]
24. Mehta R JA, Sadasivan S, Mustafa CP, Nandkumar R, Raj VV, Balakrishnan V. Фактори, определящи успешния резултат след пневматична балонна дилатация при сърдечна ахалазия. Индийски J Gastroenterol. 2005Nov-Dec; 24 (6): 243-5. [Връзки]
25. Rai RR, Shende A, Joshi A, Mathur A, Nijhawan S. Rigiflex пневматична дилатация на ахалазия без флуороскопия: нова офис процедура. Gastrointest Endosc. 2005 септември; 62 (3): 427-31. [Връзки]
26. Garzón M, et al. Ахалазия: Пневматична дилатация: Опит в болница за препоръки. Rev Col Gastroenterol 2005; 20 (3): 6-9. [Връзки]
- Ендоскопски или поглъщащ ГОЛЯМ интрагастриален балон, 20 години опит, Obes Corporation
- Интрагастрално поставяне на балон при лечение на наднормено тегло и затлъстяване
- Ползи от джинджифил при пациенти с диабет
- Кетоза и протеинова диета Моят личен опит
- Приложение; n m; подъл за болногледачи и пациенти, бъбречна недостатъчност и хипертония; н